Бронхообструктивный синдром у детей неотложная помощь
Блог: Иосиф Хусенский
Бронхообструктивный синдром (БОС) у детей
07.09.2015, просмотров: 4092
Содержание:
Бронхообструктивный синдром (БОС) . синдром бронхиальной обструкции - набор клинических признаков, образующихся из-за тотального сужения просвета бронхов. Сужение просвета мелких бронхов и фосирование выдоха приводит к возникновению свистящих звуков. Клинические проявления БОС складываются из удлинения выдоха, появления экспираторного шума (свистящее дыхание), приступов удушья, участия вспомогательной мускулатуры в акте дыхания, малопродуктивного кашля. При выраженной обструкции увеличивается частота дыхания, развивается усталость дыхательных мышц и снижается парциальное напряжение кислорода крови.
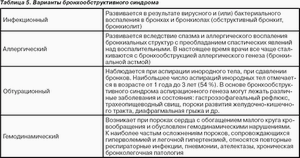
Причины возникновения БОС у детей.
У детей первого года жизни БОС бывает:
У детей 2-3 года БОС могут впервые возникнуть из-за:
У детей старше 3 лет основными причинами БОС являются:
Этот текст, предназначен для родителей и врачей скорой помощи. Поэтому можно отметить, что в вечернее время, когда поликлиника уже не работает, причин внезапного возникновения БОС, угрожающего жизни ребёнка в домашних условиях, по мнению автора текста, в 99% всего три:
1. Аспирация инородного тела - 2%.
2. Вирусный или инфекционный бронхит (бронхиолит) - 23%
3. Приступ бронхиальной астмы - 74%.
Тактика родителей при БОС у детей.
1. При неожиданном, на фоне полного здоровья, во время еды ребёнка или во время игры ребёнка с мелкими игрушками возникновении асфиксии и БОС, нужно предпринять все меры, чтобы удалить предмет, которым мог подавиться ребёнок и параллельно срочно вызывать скорую помощь.
2. При неожиданном появлении признаков БОС у больного ОРВИ (высокая температура, насморк, кашель, интоксикация) ребёнка нужно думать об утяжелении течения инфекционного заболевания и вызывать скорую помощь, чтобы везти ребёнка в инфекционный стационар, где есть отделение интенсивной терапии.
3. При возникновении БОС на фоне навязчивого приступообразного сухого кашля, насморка и нормальной или субфебрильной температуре у ребёнка, больного бронхиальной астмой, нужно думать о приступе бронхиальной астмы. И если родителям не удаётся самим снять явления бронхоспазма и перевести сухой кашель из сухого кашля во влажный кашель с мокротой, то тогда нужно обращаться за помощью на скорую помощь, чтобы с помощью ряда инъекций устранить приступ бронхиальной астмы дома.
Если в течение нескольких дней не получается вывести ребёнка из обострения бронхиальной астмы, показана госпитализация в соматический стационар, где есть отделение интенсивной терапии.
Тактика врача скорой помощи на до госпитальном этапе при БОС у ребёнка.
1. При наличии асфиксии и крайне тяжелого состояния ребёнка, возникшего внезапно, на фоне полного здоровья, показана немедленная интубация, и перевод на искусственную вентиляцию лёгких. И экстренная госпитализация в ближайший стационар, где имеется в приёмном отделении реанимация.
2. Если признаков асфиксии и аспирации инородного тела нет, а диагноза бронхиальная астма у ребёнка тоже нет, - врачу надо быстро определить, какая причина вызвала БОС у ребёнка: инфекция или аллергия. После выяснения причины действовать по характеру установленного диагноза. При установлении аллергической причины, надо действовать, как при приступе бронхиальной астмы. При установлении инфекционной природы БОС - действовать соответственно.
Влияние БОС на развитие бронхиальной астмы у детей.
Бытует мнение, и не только у практикующих врачей, но и у многих учёных исследователей, занимающихся изучением проблем диагностики бронхиальной астмы у детей, что повторяющиеся БОС инфекционной природы, является фактором высокого риска заболеть бронхиальной астмой. Это, по мнению автора статьи, очень вредное заблуждение, которое опасно для здоровья ребёнка, уже больного бронхиальной астмой. Потому что, приступы бронхиальной астмой врачи ошибочно расценивают, как БОС инфекционной природы. Со всеми вытекающими от этого последствиями.
Методы профилактики БОС у детей.
Реальная возможность уменьшить количество БОС у одного ребёнка, а значит в целом у всех детей - своевременно распознать у ребёнка бронхиальную астму и принять такие меры, и организовать такое лечение, чтобы у него приступы стали возникать реже.
Что это может получиться в цифрах?
В Странах СНГ больных бронхиальной астмой около 8% - это 4-5 миллионов детей. У 80% болезнь возникает в возрасте до 3-х лет. И в течение какого-то длительного времени болезнь шифруется под БОС инфекционной природы. Если бы можно было в массовом порядке ускорить установление бронхиальной астмы у детей на 1 год. У миллионов детей, у каждого не было бы дополнительных 3-5 БОС. Эти приступы бронхиальной астмы были спровоцированы "плохими" бытовыми условиями и "неправильным" питанием.
Типичная история болезни ребёнка с бронхообструктивным синдромом.
Больной бронхиальной астмой ребёнок в первые 5-7 лет жизни проходит несколько диагностических циклов.
1. Вроде вроде астмы нет.
2. Астма наверно есть. Надо направлять к аллергологу.
3. Аллерголог наблюдает и убеждается, что астма есть.
4. Диагноз бронхиальная астма установлен аллергологом официально. Аллерголог начинает "лечить" бронхиальную астму в ремиссии у конкретного ребёнка, основное внимание, при этом уделяя, на его сложившиеся особенности в течении астмы.
Когда наступает у ребёнка острый бронхо обструктивный синдром, средней тяжести удушья его лечат :
а) первая стадия длится 1-2 года. Лечат бронхо обструктивный синдром. Сначала врачи скорой, а потом врач инфекционного стационара
б) вторая стадия длится 2-3 года. Лечат бронхо обструктивный синдром. Сначала врачи скорой и неотложек, а потом врачи участковые или врачи инфекционного стационара
в) третья стадия длится 4-12 месяцев. Лечат приступ астмы. Сначала врач скорой или неотложки, а потом участковый врач вместе с врачом аллергоцентра.
г) четвёртая стадия Всю оставшуюся детскую жизнь. Лечат приступ астмы. Сначала врач скорой или неотложки, А потом врач аллергоцентра или врач аллергологического отделения стационара.
Когда у ребёнка наступает приступ астмы (бронхо обструктивный синдром) в тяжёлой форме, его лечат:
А) первая стадия: лечат бронхо обструктивный синдром, врач скорой, врач интенсивной терапии инфекционного стационара, врач инфекционного отделения.
Б) вторая стадия: лечат бронхо обструктивный синдром, врач скорой, врач интенсивной терапии инфекционного стационара, врач инфекционного отделения.
В) третья стадия: лечат приступ астмы: врач скорой, врач интенсивной терапии инфекционного отделения, врач инфекционного стационара.
Г) четвёртая стадия: Лечат приступ астмы: врач скорой, врач реаниматолог многопрофильной больницы, врач соматического отделения, врач аллергологического отделения, врач аллергоцентра.
Вне приступа удушья больного ребенка с бронхиальной астмой наблюдает:
1 стадия участковый педиатр.
2. стадия. участковый педиатр.
3. стадия. пульмонолог поликлиники.
4. стадия. аллерголог районного аллергологического центра.
Фактически, в зависимости от степени сроков начала болезни бронхиальной астмой астмой, и тяжести течения приступа, одного и того же ребёнка могли лечить педиатры совершенно разных специальностей и квалификации. Чаще всего каждое обострение лечилось в разных стационарах и разными специалистами. Действовал принцип русской рулетки. Как повезёт. Врач попадается на всех этапах думающий и грамотный ребёнок выживает. Не повезло. Выстрел в голову. Такое казино не на жизнь, а на смерть длится 3-4 года. Если ребёнок в итоге выживал, то к аллергологу он уже попадал конченным астматиком. С полностью сформированной тяжёлой болезнью.
Другое дело аллергологическая бригада скорой помощи в которой врачи имеют подготовку врача интенсивной терапии, аллерголога, инфекциониста, и педиатра. Ребёнок раннего возраста, заболевший бронхиальной астмой, при первом, в крайнем случае уже при втором приступе бронхообструктивного синдрома квалифицируется врачом аллергологом скорой, как больной бронхиальной астмой. Если у него приступы возникают часто и тяжело он попадает в сферу постоянного наблюдения врачами аллергологической бригады и она всегда его лечит в период обострения болезни в период приступа удушья.
Уже при первом контакте врача аллергологической бригады с больным бронхиальной астмой устанавливается правильный рабочий диагноз. Он устанавливается в первые несколько месяцев болезни и на первых приступах обострения. В 94% случаев в дальнейшем рабочий диагноз бронхиальная астма, как показала практика, подтверждается.
Такой везучий ребёнок, быстро попадает под наблюдение к аллергологу в аллергоцентр - в первые пол года болезни. Его начинают сразу же правильно лечить. У такого больного шансы "выздороветь" полностью в сотни раз выше, чем когда он попадает к аллергологу через 3-5 лет с момента начала болезни.
Получается, что существование аллергобригады на каждой скорой это невероятное благо для детей, заболевающих в раннем возрасте бронхиальной астмой. Аллергобригада скорой - это настоящее спасение больного бронхиальной астмой ребёнка от смертельного многократного риска и последующей инвалидности.
Любой здравомыслящий человек задаст вопрос, а почему же их нигде нет. Ответ прост. Те, кто создавали педиатрическую до госпитальную службу, и в том числе, аллергологическую службу в больших городах, как подразделение специализированной помощи больным аллергическими заболеваниями, практически мало знали и знают сейчас, о том, что в реальности происходит с детьми больными бронхиальной астмой до того, как они попадают на приём к районному аллергологу.
Из-за того, что такой службы нет очень много детей ежегодно в Мире погибает, а ещё больше становятся инвалидами по болезни ещё в детстве.
Отек квинке у детей - неотложная помощь
загрузка.
Отёк Квинке - это один из видов аллергической реакции организма. Возникающий в результате большого выброса в кровь биологически активных веществ (БАВ), прежде всего гистамина, циркулируя по организму они увеличивают проницаемость капиллярных и клеточных мембран. Также эти вещества способны вызвать мышечный спазм бронхов и бронхиол, что способствует развитию синдрома бронхообструкции, что в свою очередь может привести к дыхательной недостаточности.
При отёке Квинке у детей, чаще всего идёт поражение более глубоких слоёв кожи и подкожной клетчаки, чаще всего в процесс вовлекается шея и лицо, но также может быть отёк слизистой кишечника, в этом случае возможны симптомы хирургической патологии. Реальную опасность представляет отёк голосовых связок, это может привести к удушью.
Аллергическая реакция организма, проявляющаяся отёком Квинке, может возникнуть при приёме некоторых лекарственных средств, таких как, местные анестезирующие вещества, некоторые антибиотики пенициллинового ряда, салицилаты, белковые кровезаменители и вакцины. Также спровоцировать отёк может употребление в пищу продуктов-аллергенов, таких как орехи, красная икра, рыба, яйца, цитрусовые. Не редко появление отёка Квинке бывает в результате укусов насекомых, ос, пчёл.

Клиника отёка будет зависеть от места его локализации. Чаще всего отёк Квинке у детей, проявляется в верхней половине туловища, нарастает стремительно. Начинает отекать шея, лицо, губы, становится трудно дышать и глотать. Может подняться температура. При осмотре зева виден отёк мягкого нёба.
Отёк Квинке у детей первая помощь.
Это очень грозное осложнение и при оказании первой помощи, при отёке Квинке у детей, главное не растеряться и сделать всё правильно. Во-первых, нужно прекратить воздействие аллергена на организм, если это был укус насекомого, то на место укуса положить лёд. Если отёк возник в результате постановки лекарственной инъекции, то немедленно прекратить вводить препарат, на место укола также нужно положить лёд, дать внутрь антигистаминные препараты. При аллергической реакции на пищевые продукты, нужно прекратить приём продукта и по возможности промыть желудок и дать внутрь абсорбирующие препараты. Обеспечить доступ кислорода, освободить грудь от стесняющей одежды, открыть окна, если это произошло в помещении. Ну и конечно незамедлительно вызвать скорую помощь.
Отёк Квинке у детей неотложная помощь.
В качестве медикаментозной неотложной помощи при отёке Квинке у детей, в первую очередь применяются антигистаминные препараты, в зависимости от возраста и веса ребёнка, внутримышечно, глюкокортикоиды (преднизолон от 1-2 мг/кг до 3-5 мг/кг) внутривенно. При пищевой аллергии, желудок промывают и ставят очистительную клизму. Внутрь назначают сорбенты. Если в результате отёка развивается бронхообструктивный синдром, то вводится раствор эуфиллина и но-шпы. В особо тяжёлых случаях при развитии у ребёнка дыхательной недостаточности проводят интубацию трахеи. В любом случае больного экстренно госпитализируют.

БРОНХООБСТРУКТИВНЫЙ СИНДРОМ
Прочитайте:
При остром обструктивном бронхите и бронхиолите у детей:
1. При возможности провести ингаляцию с бронхолитиком (беродуал, атровент, беротек Н, сальбутамол, пульмикорт через небулайзер.
2. При неэффективности данной ингаляционной терапии или при отсутствии ингаляционных бронхолитиков ввести 2,4% раствор эуфиллина в разовой дозе 5 -8 мг/кг в/в капельно в 100 мл 0,9% раствора натрия хлорида. При отсутствии возможности в/в ведения на догоспитальном этапе можно назначить эуфиллин внутрь в той же дозе.
3. Улучшение дренажной функции бронхиального дерева: ингаляция лазолвана через небулайзер или внутрь лазолван, бромгексин, мукодин или ацетилцистеин в возрастных дозах в сочетании с вибромассажем и постуральным дренажем. При бронхиолите возможно парентеральное введение (в/м, в/в) лазолвана в суточной дозе 1,2-1,6 мг/кг в 2 приема, в разовой дозе 0,6-0,8 мг/кг.
4. При дыхательной недостаточности II-III степени:
- оксигенотерапия увлажненным кислородом через маску или носовой катетер
- преднизолон в дозировке 1-2 мг/кг в сутки (при бронхиолите – до 5-10 мг/кг) без учета суточного ритма через каждые 6 часов парентерально
- инфузионная терапия с целью восполнения объема циркулирующей крови, способствующая разжижению мокроты: глюкозо - солевые растворы (10% глюкоза и 0,9% раствор натрия хлорида) в соотношении 1:1 в суточном объеме 30-50 мл/кг со скоростью введения 10-15 капель в минуту
5. Перевод на ИВЛ при симптомах дыхательной недостаточности III степени.
Источники:
, , ,
Следующие статьи:
26 апреля 2024 года
Комментариев пока нет!Популярное:
Надавно добавленные материалы:
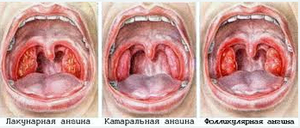
Ангина у детей 8 лет
Люголь имеет довольно специфический запах, и он очень неприятен на вкус из-за содержания йода. Сразу после применения горло
Тошнота и понос у ребенка 2 года
С утра у ребенка (2 года) начался понос, несколько раз сходил. Температуры нет. Утром позавтракал с неохотой,
У ребенка 1 год заложен нос что делать
Сильный насморк у годовалого ребенка явление распространенное, но, тем не менее, способное обернуться настоящей проблемой для всей семьи. Заложенный нос у малыша мешает спокойному сну, приводит
У ребенка сопли далеко в носу
Содержание:Насморк в нашем обществе принято считать делом весьма обыденным, так сказать неприятным, но не болезненным состоянием. Как правило, тревожный симптом попросту игнорируется до появления
Температура при отитах у детей
C 12 по 19 марта в форуме "Детское здоровье" на сайте Eva.Ru проходила онлайн-консультация по теме "Отит. Повышенная