Диагностика пищевой аллергии у детей
Специфическая диагностика пищевой аллергии
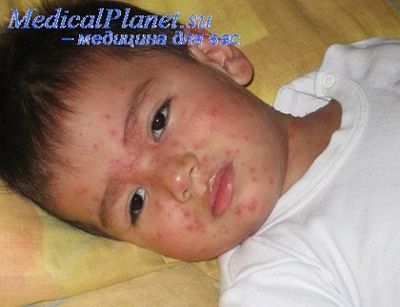
Пищевая аллергия. обусловленная повышенной чувствительностью организма к пищевым аллергенам, является у детей ведущей формой, но в связи с трудностями диагностики и частым сочетанием с другими видами сенсибилизации не всегда распознается. Особенно трудна диагностика пищевой аллергии при полисенсибилизации и когда аллергенами являются продукты повседневного питания, поскольку в этих случаях болезнь принимает хроническое течение и не улавливается связь обострения заболевания с приемом конкретных продуктов. Клиническими проявлениями пищевой аллергии у детей являются экзема, нейродермит, строфулюс, крапивница, отек Квинке, нередко бронхиальная астма, предастма, аллергический риносинусит, ларинготрахеит, рецидивирующие ОРЗ, катаральный отит. Пищевая аллергия может проявляться симптомами со стороны пищеварительного тракта: срыгиванием, рвотой, диареей, коликообразными болями в животе, метеоризмом, пилороспазмом. Тяжелым проявлением пищевой аллергии может быть анафилактический шок. Аллергенами могут быть любые пищевые продукты. В литературе чаще указывается на этиологическую роль таких продуктов, как цитрусовые, рыба, мед, шоколад, яйцо, курица, клубника, и обозначаются они как облигатные (обязательные) аллергены. Однако наши наблюдения показали (Потемкина А. М. 1985), что у детей ведущими аллергенами являются продукты повседневного питания: коровье молоко, сахар, яблоки, картофель, морковь, греча, пшеничная мука. В отличие от предыдущей (первой) группы данные 7 продуктов мы относим к облигатным аллергенам второй группы, поскольку они являются основными причинными факторами аллергических заболеваний у большинства детей.
Диагностика пищевой аллергии
Для того, чтобы установить, какие пищевые продукты вызывают выше перечисленные заболевания, необходимо посещение аллерголога и проведение специального обследования, которое заключается в проведении кожных проб с различными пищевыми аллергенами и, возможно, исследования крови больного для определения наличия в ней белковых структур, ответственных за возникновение аллергических реакций (они называются иммуноглобулинами Е или антителами к пище).
История болезни
При изложении врачу истории заболевания Вашего ребенка, у которого подозревают пищевую аллергию, постарайтесь четко отвечать на вопросы, и не выдавать то, что Вам кажется за действительное. Опыт работы показывает, что все обострения, например, экземы, крапивницы у ребенка родители почти всегда связывают с приемом пищи не потому, что у детей действительно пищевая непереносимость, а потому, что об иной причине этих болезней и не подозревают. Иногда педиатр и аллерголог идут на поводу у больного или его родителей, добросовестно записывая в истории болезни перечень продуктов, которые якобы способствуют обострению заболевания, что приводит во-первых, к неправильному диагнозу, во-вторых - к неоправданному исключению из питания необходимой для роста и развития ребенка пищи. Помните, что значение для диагностики пищевой аллергии по рассказу имеют лишь только те реакции, которые развились спустя 5 минут - 3 часа после еды “подозреваемой” пищи. Все разговоры о том, что обострение заболевания развивается через 1 и более суток после введения в питание какого - либо пищевого продукта, что для развития непереносимости нужно время, чтобы аллерген “накопился” в организме, не имеют никакого научного обоснования. Особенно отмечайте острые, тяжелые реакции - это важно будет учесть при обследовании и лечении.
Кожные пробы
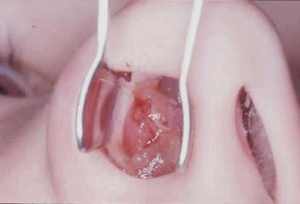
Часто родители (и даже врачи!) опасаются кожных проб с пищевыми аллергенами, так как считают, что они могут вызвать острые аллергические реакции - шок, аллергический отек или спровоцировать обострение заболевания. Теоретически это возможно, когда у ребенка имеется очень высокая степень аллергической чувствительности, поэтому не забывайте предупредить врача о следующих реакциях, при которых аллергия несомненна и проведение кожной пробы с “виновным” аллергеном противопоказано:
1.аллергические отеки на коже или крапивница, возникавшие спустя 3 минуты - 2 часа после употребления определенной пищи
2.реакция возникает не только после еды продукта, но и на его запах, контакт с кожей (например, у ребенка с аллергией на рыбу возникает отек или затрудненное дыхание даже тогда, когда в другой комнате жарят или разделывают рыбу, или когда он проходит около рыбного магазина у ребенка с непереносимостью куриного яйца развивается отек руки, когда он касается тарелки, где находилось блюдо, в состав которого входили яйца и т.д.)
3.приступы удушья, боли в животе, насморка, воспаления глаз (конъюнктивита) развиваются спустя 3 минуты - 2 часа после употребления пищи.
Вам могут сказать, что детям до 5 летнего (варианты - до 3 летнего и др.) возраста кожные пробы не проводятся - они якобы не дают достоверной информации и “особенно опасны”. Это не так. Наш опыт работы, а также результаты исследований во всем мире свидетельствуют о высоком значении кожного тестирования в любом возрасте. В нашей клинике это исследование делается с 6 месячного возраста, то есть тогда, когда обычно можно выявить пищевую аллергию с помощью проб.
Другим заблуждением является мнение о том, что со всеми пищевыми продуктами провести кожные пробы невозможно. Это можно и необходимо делать - обследовать ребенка со всеми аллергенами, которые он получает с пищей, поэтому часто приходится ставить кожные пробы с разведениями соков натуральных овощей, фруктов, ягод и др. Нет ни одного продукта, с которым невозможно было бы провести тестирование.
Ведение пищевого дневника
Этот метод диагностики пищевой аллергии состоит в том, что родители ребенка ведут параллельную запись состояния ребенка, учитывают выраженность признаков болезни и отмечают когда и сколько ребенок съел той или иной пищи. Он широко используется педиатрами, однако его анализ на практике дает незначительную информацию о возможной пищевой непереносимости, поскольку трудно оценить реакцию при употреблении одновременно нескольких продуктов, а также - комбинированных видов пищи. На основании таких наблюдений родители и врачи часто делают заключение - “не переносит все” или - “множественная (поливалентная) пищевая аллергия”. Однако дальнейшее обследование показывает, что аллергия на множество продуктов встречается очень редко.
Диагностическая диета
Врач (или Вы сами) может посоветовать исключить “подозреваемый” пищевой продукт из питания ребенка на несколько дней, считая, что это в случае аллергии может привести к уменьшению выраженности признаков болезни. Однако, несмотря на логичность такого предположения, оно приемлемо только в случаях острых аллергических реакций (отеков Квинке, крапивницы). При хронических аллергических заболеваниях, таких как экзема, исключение даже аллергенного для больного продукта из питания не всегда приводит к улучшению состояния. Поэтому лучше проводить пищевую пробу по следующей методике (провокационная пищевая проба) (это Вы сможете сделать самостоятельно):
1.Вспомните о том, что явная острая реакция на пищевой продукт, возникающая в течение 3 минут - 2 часов несомненно свидетельствует о его непереносимости и поэтому нельзя проводить не только кожные пробы с ним, но и пробное включение его в питание - этот продукт однозначно исключается из пищи.
2.Если Вы подозреваете, что какая - либо пища вызывает острую реакцию у ребенка (аллергический отек, крапивницу, приступ астмы, кашля, боль в животе, понос и др.) - даже не пытайтесь определить ее переносимость в домашних условиях - это опасно для жизни. В таких ситуациях данная проба, при ее необходимости, должна проводиться только в специализированном отделении больницы, специалистом - аллергологом, который обязан взять у Вас письменное разрешение на проведение этого обследования.
3.Исключите на 5 - 7 дней “подозреваемый” продукт из питания ребенка, а также все комбинированные виды пищи, в состав которых он входит даже в минимальном количестве.
4.Провокационная проба должна проводиться вне выраженного обострения аллергического заболевания (полное исчезновение всех признаков болезни не обязательно), недопустимо проводить ее также при наличии у ребенка респираторной или другой инфекции (насморк, кашель, повышение температуры и др.).
5.За 5-7 дней до пробы ребенок не должен получать антигистаминные препараты (супрастин, тавегил, задитен, налкром и др.)
6.Утром, за полчаса до первого кормления дайте ребенку 1 чайную ложку (до 5 граммов) продукта, отмечайте изменения состояния в течение 3 часов (до следующего кормления). Признаками непереносимости могут быть: покраснение кожи вокруг губ, ощущение зуда во рту, усиление имевшихся ранее симптомов болезни, появление новых. Если такая реакция возникла, то данная пища отменяется на 2-3 дня и процедура повторяется после исчезновения обострения. Повторная реакция свидетельствует о пищевой аллергии. При появлении острых реакций или тяжелого обострения болезни повторная проба недопустима. Если изменений состояния ребенка не произошло, то перед следующим кормлением можно дать десертную ложку этого же продукта (около 10 граммов). При появлении признаков непереносимости - повторить пробу через 2-3 дня и убедиться в том, что имевшееся обострение - не случайность - у ребенка, скорее всего, пищевая аллергия. При переносимости 10 граммов пищевого продукта аллергия маловероятна, поэтому эту пищу разрешают есть в постепенно нарастающем количестве, отмечая возможную реакцию. Если реакция развивается на определенный объем пищи, то это свидетельствует не об аллергии, а о неаллергической непереносимости.
Другие методы обследования при пищевой аллергии

В последнее время врачи часто объясняют родителям детей с аллергическими заболеваниями, что пищевая аллергия, особенно ее кожные формы, развивается вследствие “заболеваний” желудочнокишечного тракта, к которым они относят запоры, поносы, дисбактериоз кишечника и др. И даже если Вас не беспокоит состояние пищеварительной системы ребенка, предлагают провести ультразвуковое исследование брюшной полости и “сдать кал для анализа на дисбактериоз”. При наличии боли в животе, нарушений стула, выявлении дисбактериоза как правило эти изменения обьявляются причиной пищевой аллергии и соответствующего аллергического, чаще - кожного заболевания и за этим следует длительное назначение препаратов для “лечения дисбактериоза”. Как относиться к этому? Помните, что “дисбактериоз” - это не заболевание, а лишь результат анализа, выявляющий какие - либо изменения в микробном составе кала. Эти изменения никогда не являются первичными, а значит - они развиваются на фоне либо желудочнокишечного заболевания, в том числе и аллергического, либо вследствие неправильного питания ребенка. Поэтому длительное “лечение дисбактериоза” в общем то безвредными препаратами, без выяснения причин этого дисбактериоза приводит к тому, что диагноз основного заболевания желудочнокишечного тракта не ставится вовремя, не выявляются пищевые аллергены, к которым имеет повышенную чувствительность ребенок, а пищевая аллергия прогрессирует.
Диагностика аллергии у детей и взрослых
Содержание:
Чтобы успешно снять симптомы и вылечить аллергию, необходимо установить какой аллерген является причиной болезни. Самостоятельным путем или проведением общих анализов сделать это не всегда удается. В причине аллергических патологий могут быть задействованы многие внутренние системы организма. Поэтому диагностика и лечение аллергии занимают главенствующее место у врачей-аллергологов и ученых разных стран мира.
Методы диагностики аллергии
Диагностика аллергии начинается с консультации пациента с врачом-аллергологом. Для сбора полноценного анамнеза собираются все сведения о возможных контактированиях с аллергеном, родственниках пациента, имеющих предрасположенность к аллергическим болезням, когда возникло обострение, в какой период, как протекала болезнь на первоначальном этапе. Также в ходе беседы врач может поинтересоваться соблюдается ли в жилом помещении или на рабочем месте гипоаллергенная обстановка. Только затем назначается метод диагностики. Что они собой представляют:
- Тест на кожном участке тела.
- Тест на слизистых оболочках.
- Тест в подъязычной области.
- Анализ сыворотки крови.
- Биорезонансное исследование или метод Фолля.
Диагностика аллергии у детей
В возрасте до 5 лет диагностика у детей не проводится, так как есть вероятность получить ложный результат анализа. Это связано с физиологическими особенностями детского организма в этот период. Также следует отметить, что в случае острой необходимости, кожные пробы детям не проводят из-за опасности внезапной аллергической реакции. Для выявления аллергена у детей берут забор крови.
Диагностика пищевой аллергии
Пищевые аллергические реакции исследуются несколькими методами:
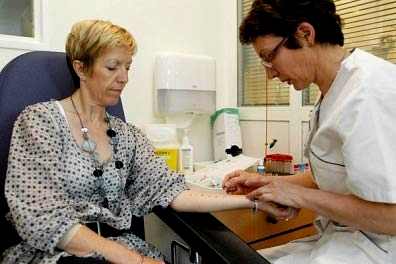
Мнения врачей по разным способам диагностики отличаются друг от друга. Все зависит от квалификации врача и наличия предполагаемых раздражителей для теста и анализа в условиях клиники. Но задача во всех случаях всегда стоит одна – обнаружение антител.
Но даже последние достижения медицины не всегда могут справиться с задачей по выявлению избытка иммуноглобулина класса E. Если в сыворотке крови его оказывается выше предела допустимой нормы, можно утверждать о том, что пациент имеет предрасположенность к аллергии. Проблема заключается в том, аллергены могут мутировать или иметь сеть перекрестных реакций. Обычно с такой ситуацией сталкиваются тогда, когда у пациента имеются хронические болезни или реакции замедленного типа. Диагностировать аллергию лучше в острой фазе ее проявления.
Кожные тесты и провокационные методы проводятся только под строгим контролем врача. Потому что человеческий организм не предсказуем и состояние пациента может резко ухудшиться после непосредственного контакта с аллергеном.
Диагностика лекарственной аллергии
Для определения лекарства-аллергена применяют такие лабораторные исследования:
Лекарственную аллергию диагностируют только в лабораторных условиях. Применяют такие методы:
Диагностика аллергии по анализу крови
Лабораторная диагностика аллергии – наиболее актуальная методика, включающая:
Выявление аллергена в сыворотке крови на сегодняшний день является самым безопасным среди всех вышеописанных диагностик. Применяются:
Как и во всех методах, здесь тоже есть свои положительны стороны и недостатки. Но преимущество диагностики по анализу крови неоспоримо в таких ситуациях:
- Когда имеются активные поражения кожных покровов.
- Гиперчувствительность кожи к раздражителям.
- Когда пациент применяет длительное время противоаллергические препараты.
- Подходит для детей и пожилой части населения.
- Если раньше у больного был отмечен анафилактический шок.
Компьютерная диагностика аллергии
В компьютерной диагностике аллергических реакций используют метод Фолля. Суть тестирования заключается в том, что с больного собирается вся информация на клеточном уровне в результате электрических колебаний. Если результаты расшифровывает квалифицированный врач, точность исследования может составлять до 99%.
Новые статьи
В большинстве случаев у беременных с пороками сердца (исключая стеноз левого атриовентрикулярного отверстия) развитие сердечной недостаточности протекает достаточно медлен но (исключая случаи выраженного митрального стеноза!), с клиническими симптома. перейти
Гипертрофическая кардиомиопатия — это заболевание мышцы сердца неизвестной или неясной этиологии, основным проявлением которого является гипертрофия тех или иных отделов сердца. Частота гипертрофической кардиомиопатии составляет 1:500 среди «здоровых. перейти
1. Беременные высокого риска нуждаются в наблюдении со стороны кардиолога и акушера с частотой, необходимой для своевременной диагностики ухудшения гемодинамики. При родах и потугах обязательно активное участие анестезиолога. 2. Соблюдение постельно. перейти
В настоящее время в соответствии с рекомендациями Всероссийского научного общества кардиологов диагностика сердечной недостаточности вне и во время беременности опирается на клинические данные о переносимости нагрузок и результаты теста с 6-минутной. перейти
Во время беременности сердечно-сосудистая система здоровых женщин претерпевает существенные изменения. Большинство адаптационных изменений у них формируются достаточно быстро и на ранних сроках беременности. Так, уже при сроке 7-8 недель сердечный вы. перейти
Источники:
, , ,
Следующие статьи:
27 июля 2024 года
Комментариев пока нет!Популярное:
Надавно добавленные материалы:
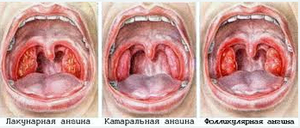
Ангина у детей 8 лет
Люголь имеет довольно специфический запах, и он очень неприятен на вкус из-за содержания йода. Сразу после применения горло
Тошнота и понос у ребенка 2 года
С утра у ребенка (2 года) начался понос, несколько раз сходил. Температуры нет. Утром позавтракал с неохотой,
У ребенка 1 год заложен нос что делать
Сильный насморк у годовалого ребенка явление распространенное, но, тем не менее, способное обернуться настоящей проблемой для всей семьи. Заложенный нос у малыша мешает спокойному сну, приводит
У ребенка сопли далеко в носу
Содержание:Насморк в нашем обществе принято считать делом весьма обыденным, так сказать неприятным, но не болезненным состоянием. Как правило, тревожный симптом попросту игнорируется до появления
Температура при отитах у детей
C 12 по 19 марта в форуме "Детское здоровье" на сайте Eva.Ru проходила онлайн-консультация по теме "Отит. Повышенная