Пиелонефрит у детей стадия выздоровления
Пиелонефрит у детей
Пиелонефрит у детей – самое распространенное воспалительное заболевание почек, которое может возникнуть даже у грудничков. По распространенности детский пиелонефрит уступает только болезням дыхательных путей и имеет тенденцию к росту заболеваемости. По статистике в 20% случаев пиелонефрит начинается в грудном возрасте и в половине случаев до 4-х лет. До 3-х месяцев пиелонефритом чаще болеют мальчики, а потом пальму первенства перехватывают девочки. Причем перехватывают активно, так как девочки болеют чаще мальчиков в 5-6 раз. Это объясняется анатомо-физиологическими особенностями женского организма – широкая и короткая уретра и близость её наружного отверстия к заднему проходу.
Как правило, пиелонефрит у взрослых – это следствие пиелонефрита, перенесенного в раннем детском возрасте.
Что это за болезнь почек– детский пиелонефрит?
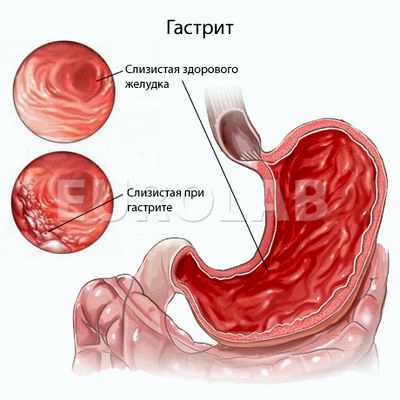
Пиелонефрит – это гнойное воспаление инфекционной природы, возникающее в ткани главных вместилищ почки – чашечек и лоханки. Первоначальный бактериальный процесс локализуется в интерстициальной ткани почек вокруг канальцев, а затем поражаются сами канальцы и клубочки. По статистике острый пиелонефрит встречается у детей намного чаще, чем у взрослых при отсутствии врожденной аномалии. Это говорит о том, что в детском возрасте почка более уязвима, чем во взрослом.
Развитие пиелонефрита у детей возможно при наличии достаточно массивной инфекции, способной преодолеть порог индивидуальной сопротивляемости организма. У детей первого года жизни наблюдается пониженная реактивность, поэтому частота пиелонефрита в этом возрасте довольно высокая.
Пиелонефрит развивается на фоне острой респираторной инфекции, пневмонии, сепсиса и других заболеваний.

Воспалительный процесс может появиться при наличии очага хронической инфекции – аденоидов, больных зубов, тонзиллита, гайморита, при глистной инвазии, дискинезии желудочно-кишечного тракта.
Пути проникновения инфекции при пиелонефрите у детей
Инфекция в почку, лоханку и ее чашечки проникает несколькими путями:
Рассмотрим каждый путь более подробно.
Гематогенный путь проникновения инфекции при пиелонефрите у детей
Гематогенный путь попадания инфекции в почки встречается сравнительно редко. Обычно это бывает у грудных и очень ослабленных детей, когда их иммунитет резко снижен. Инфекция проникает из какого-либо первичного очага. Если очаг расположен вдали от почки и мочевых путей, то в 90% случаев воспаление почки вызывают стафилококки. Например, при сепсисе бактерии попадают в кровь и с током крови устремляются в мочевые пути и в почки, где и развивается воспалительный процесс.
Лимфогенный путь проникновения инфекции при пиелонефрите у детей
При попадании микробов в лимфу, они, как правило, погибают. Но, если массивная инфекция, к тому же микробы высокопатогенны, а организм ослаблен, возможно распространение микробов в почку через структурные элементы лимфы (протоки, узлы, сосуды и капилляры). Лимфогенный путь попадания инфекции многими авторами оспаривается и не признается, так как нет анатомических доказательств прямого лимфатического сообщения между почками, лоханкой и мочевым пузырем
Уриногенный путь проникновения инфекции при пиелонефрите у детей
Для детей более старшего возраста наиболее характерен восходящий путь через мочу. Бактерия из наружных половых органов поднимается по уретре вверх, попадает в мочевой пузырь, а затем по мочеточнику в лоханку почки и в саму почку. В силу особенностей строения мочеполовых путей девочки этот путь способствует их более активному заболеванию пиелонефритом.
Острые инфекции вызывают у ребенка кратковременные нарушения микроциркуляции в почках, а хронические болезни – длительные, так как они часто повторяются. Поэтому острый пиелонефрит, если его лечить, у детей с острыми инфекционными заболеваниями заканчивается выздоровлением. У детей, часто болеющих, и с хроническими заболеваниями, переходит в хронический пиелонефрит.
Коварство этого заболевания в том, что очень часто оно протекает незаметно, практически бессимптомно, может тянуться годами. Если пиелонефрит не лечить, то он перейдет в хроническую форму. В этом случае он выявляется случайно, в пик его обострений, которые придутся на период полового созревания, период беременности и после родов, последствия его могут быть очень серьезными.
В этом разделе мы рассмотрим более детально причины возникновения пиелонефрита у детей, его симптомы, остановимся отдельно на хроническом и остром течении пиелонефрита, расскажем о диете при пиелонефрите и методах его профилактики.
Пиелонефрит у детей
Федеральное агентство по образованию
Государственное образовательное учреждение
Введение
Классификация
Этиология и патогенез
Патологическая анатомия
Хронический пиелонефрит
Современные подходы к лечению пиелонефрита у детей
Вакцинация детей с пиелонефритом
Диспансерное наблюдение детей с пиелонефритом
Приложение
Литература
Введение
Пиелонефрит является самым распространенным заболеванием почек и занимает второе место среди всех болезней, уступая лишь ОРЗ. Заболевание широко распространено среди взрослого населения и детей, протекает длительно, в ряде случаев приводит к потере трудоспособности. Очень важно знать, что пиелонефрит и гломерулонефрит являются наиболее частыми причинами развития хронической почечной недостаточности.
В последние десятилетия все большее внимание обращается на заболевания органов мочевой системы у детей раннего возраста. В 80-90-х годах все очевиднее становилось, что ряд заболеваний почек, ярко проявляющихся в дошкольном или школьном возрасте, имеет свои истоки в антенатальном и перинатальном периодах. К основным причинам, которые уже существуют к моменту рождения ребенка и определяют патологию органов мочевой системы, относятся наследственные и тератогенные факторы (неблагоприятные факторы внешней среды, способные вызвать нарушение развития плода на разных сроках беременности), гипоксически-ишемические повреждения почечной ткани, внутриутробные и интранатальные инфекции. Согласно эпидемиологическим данным, врожденные пороки развития органов мочевой системы составляют 30% от всех врожденных аномалий, которые проявляются развитием вторичного пиелонефрита.
Пиелонефрит – это воспалительный процесс в почке, в который вовлекаются все ее структуры. Пиелонефрит занимает 3-е место среди причин, ведущих к хронической почечной недостаточности (состояние, при котором почка не способна выполнять свои основные функции). Девочки заболевают пиелонефритом в 5 раз чаще мальчиков, что связано с особенностями анатомического строения мочеполовой системы.
ПИЕЛОНЕФРИТ
Пиелонефрит — неспецифическое инфекционное заболевание почек, поражающее почечную паренхиму (преимущественно интерстициальную ткань), лоханку и чашечки. Часто бывает двусторонним.
Частота
Заболеваемость острым пиелонефритом составляет 15,7 случая в год на 100 000 населения. Распространённость среди всех госпитализированных больных — 73 случая на 100 000 человек. Регистрируют чаще у женщин старше 50 лет. Развитию пиелонефрита у женщин пожилого возраста способствует плохое опорожнение мочевого пузыря при пролапсе матки, цистоцеле и загрязнение промежности при недержании кала. У мужчин пожилого возраста пиелонефрит возникает вследствие нарушения мочеиспускания при аденоме предстательной железы.
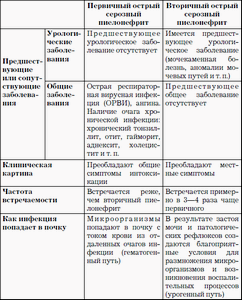
Классификация
• По течению
• Острый пиелонефрит — острое экс,судативное воспаление ткани почки и лоханки с выраженной лихорадкой, болью, пиурией, нарушением функции почки
• Серозный или гнойный
• Формы — от острейшей до подострой и латентной
• Хронический пиелонефрит — прогрессирующее воспаление ткани и канальцев почек, вызывающее деструктивные изменения в чашечно-лоханочной системе и сморщивание почки характеризуется длительным латентным или рецидивирующим течением результат бактериального инфицирования, пузырно-мочеточникового рефлюкса
• Следствие неиз-леченого острого пиелонефрита (чаще) или первично-хроническое.
• По происхождению
• Восходящий пиелонефрит — следствие распространения инфекции из мочевых путей
• Пиелонефрит беременных
• Послеродовый пиелонефрит
• Нисходящий (или гематогенный) пиелонефрит — следствие гематогенного заноса возбудителей в межуточную ткань почки
• Калькулёзный пиелонефрит сочетается с наличием конкрементов в почке или мочеточнике
• Ксантогранулематозный пиелонефрит — хронический калькулёзный пиелонефрит, характеризующийся появлением в межуточной ткани микровключений гранулематозных пенистых и плазматических клеток
• Гнойный пиелонефрит — острый пиелонефрит с гнойной инфильтрацией, расплавлением ткани почки и бактериальной интоксикацией
• Эмфизематозный пиелонефрит — острый гнойный пиелонефрит, вызываемый газообразующими бактериями характеризуется скоплением пузырьков газа в тканях почки и окружающей её клетчатке.
Этиология
• Возбудители инфекции
• Частые возбудители: Escherichia coli (75%), Proteus mirabilis (10-15%), Klebsiella и Enterobacter, Pseudomonas, Serratia, энтерококк, Candida albicans, Neisseria gonorrhoeae, Trichomonas vaginalis и ВПГ
• Менее частые возбудители: Staphy/ococcus и Mycobacterium tuberculosis
• Редкие возбудители: Nocardia, Actinomyces, Brucella, аденовирусы и Torutopsis
• Пути заражения
• Восходящее инфицирование почки, лоханки и её чашечек из нижних мочевых путей по стенке мочеточника, по его просвету (при наличии ретроградных рефлюксов). У женщин часто — заражение через уретру, особенно при наличии периуретральных вагинальных колоний вирулентных бактерий. Инфицированию мочи в мочевом пузыре может способствовать цистоскопия или хирургическое вмешательство. Обычно преобладает колибациллярная флора
Факторы риска
• Обструкция мочевыводящих путей, вызывающая стаз мочи
• Пузырно-мочеточниковый рефлюкс
Профилактика пиелонефрита у детей
There are no translations available.
О.В.Гончарова, доктор медицинских наук, педиатр-врач восстановительной медицины, главный научный сотрудник ФГУ «ЦНИИОИЗ Минздравсоцразвития РФ»
E-mail: This e-mail address is being protected from spambots. You need JavaScript enabled to view it
Частота инфекций мочевыводящих путей у детей очень высока. После заболеваний дыхательной системы эта патология относится к самой распространенной бактериальной инфекции внутренних органов. Очевидно, что проблема имеет большое медико-социальное значение.
Актуальность своевременной диагностики и эффективного лечения детей с пиелонефритом обусловлена и тем, что у них могут рано наступать необратимые изменения почечной ткани и формироваться стойкая артериальная гипертония. Кроме этого, в последующем у пациентов с пиелонефритом очень часто формируются фосфатные почечные камни.
Пиелонефрит - это неспецифическое инфекционное воспалительное заболевание почек, поражающее почечную паренхиму (преимущественно интерстициальную ткань), лоханки и чашечки.
Возбудителями пиелонефрита чаще всего являются кишечные микроорганизмы - коли-бактерии и различные кокки. Это кишечная эшерихия, энтерококк, протей, стафилококк, стрептококк. Почти у половины больных выделяется смешанная микрофлора. При длительном течении заболевания и повторяющейся антибактериальной терапии возможно присоединение грибковой инфекции.
Выделяют формы пиелонефрита:
Клиническая картина заболевания зависит от возраста ребенка. Общие симптомы: слабость, повышение температуры тела, снижение аппетита, иногда рвота. Местные признаки: боль в области поясницы, усиливающаяся при постукивании в этой зоне. При вовлечении в процесс мочевого пузыря (цистит) и мочеиспускательного канала (уретрит) на первый план выступает учащенное болезненное мочеиспускание, боли в животе. Дети грудного возраста плачут и ведут себя более беспокойно перед и во время мочеиспускания. В периоде новорожденности пиелонефрит чаще развивается у мальчиков. В дальнейшем, особенно в период становления половой функции, чаще болеют девочки.
Очень важно помнить, что нередко инфекция мочевыводящих путей может протекать бессимптомно. Настораживающие признаки: быстрая утомляемость ребенка, изменчивость настроения, бледность, возобновление энуреза (или ребенок часто встает ночью в туалет). Нередко это заболевание диагностируют при случайном выявлении изменений в анализах мочи при оформлении в детские коллективы или при обследовании по поводу другой патологии.
Диагноз устанавливают лишь при наличии изменений в моче, выявляемых с помощью лабораторных методов диагностики :
Также при необходимости могут проводиться дополнительные лабораторно-инструментальные методы исследования :
Обязательные условия для постановки диагноза - это:
клиническая триада (лихорадка, боль в пояснице, дизурия), лабораторные данные (лейкоцитурия, бактериурия), инструментальные данные (УЗИ почек и мочевого пузыря, экскреторная урография).
Профилактика обострений и лечение
1. Режим - постельный на острый период заболевания.
2. Диета - полноценная, целесообразно чередовать растительную (подщелачивающую) и белковую (подкисляющую) пищу каждые 3-5 дней, создавая неблагоприятные условия для размножения и роста бактерий. Из рациона исключаются острые, соленые, аллергизирующие блюда.
3. В остром периоде пиелонефрита применяют следующие средства: антибиотики, сульфаниламиды, нитрофураны, нитроксолин. У детей до 12 лет не применяют фторхинолоновые соединения из-за их токсичности для детского организма. Вопрос о выборе антибактериального средства, продолжительности курса лечения, сочетания различных антибиотиков может решить только врач в зависимости от клиники, течения заболевания и выделенной микрофлоры.
4. При хронизации процесса антибактериальная терапия продолжается прерывистыми курсами на протяжении нескольких месяцев или лет под контролем общего состояния и показателей анализов мочи. Если пиелонефрит развился на фоне аномалии строения мочевыводящих путей, то решают вопрос о целесообразности хирургического лечения.
5. Высокоэффективно применение фитопрепаратов (фитолизин, уролесан, почечный сбор и др.) на втором этапе лечения инфекции мочевыводящих путей. Используются гомеопатические, иммуномодулирующие средства для нормализации функции иммунитета и профилактики обострения воспалительного процесса.
6. После стихания острых проявлений инфекции дети старшего возраста могут оздоравливаться в профильных санаториях (Трускавец, Свалява и др).
7. Важен систематический контроль состояния ребенка педиатром и урологом с исследованием показателей лейкоцитурии и измерением артериального давления. Контрольное УЗИ проводят 1 раз в 6-12 месяцев. Систематическое наблюдение позволит вовремя провести коррекцию терапии и избежать развития отдаленных последствий инфекции: мочекаменной болезни, почечной недостаточности, стойкой артериальной гипертонии.
Прогноз острого пиелонефрита, как правило, благоприятный, при хроническом пиелонефрите прогноз улучшается при своевременно начатом лечении. При несвоевременно начатой терапии возможно развитие хронической почечной недостаточности у 10%-20 % детей.
На заметку!
Источники:
, , ,
Следующие статьи:
19 апреля 2024 года
Комментариев пока нет!Популярное:
Надавно добавленные материалы:
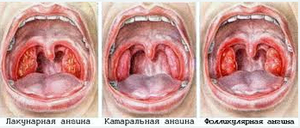
Ангина у детей 8 лет
Люголь имеет довольно специфический запах, и он очень неприятен на вкус из-за содержания йода. Сразу после применения горло
Тошнота и понос у ребенка 2 года
С утра у ребенка (2 года) начался понос, несколько раз сходил. Температуры нет. Утром позавтракал с неохотой,
У ребенка 1 год заложен нос что делать
Сильный насморк у годовалого ребенка явление распространенное, но, тем не менее, способное обернуться настоящей проблемой для всей семьи. Заложенный нос у малыша мешает спокойному сну, приводит
У ребенка сопли далеко в носу
Содержание:Насморк в нашем обществе принято считать делом весьма обыденным, так сказать неприятным, но не болезненным состоянием. Как правило, тревожный симптом попросту игнорируется до появления
Температура при отитах у детей
C 12 по 19 марта в форуме "Детское здоровье" на сайте Eva.Ru проходила онлайн-консультация по теме "Отит. Повышенная