Хронический бронхит у детей раннего возраста

Бронхит у детей
Бронхит у детей чаще всего бывает одним из проявлений респираторных заболеваний верхних дыхательных путей вирусной или кокковой этиологии. Бронхит может предшествовать, сопутствовать или осложнять воспаление легких. Нередко бронхит развивается в продромальном периоде кори и катаральном периоде коклюша, а также при гриппе. аденовирусных инфекциях. Различают острый, хронический и астматический бронхит.
При остром бронхите воспалительный процесс обычно локализуется в слизистой оболочке бронхов. Характерна сезонность заболевания (чаще весной и осенью) возникает он чаще всего у детей с аденоидными разрастаниями и хроническим тонзиллитом. Появляются насморк. затем сухой упорный кашель. Температура тела субфебрильная или нормальная. В легких выслушиваются сухие хрипы. Когда начинает выделяться мокрота, появляются влажные хрипы. Дети первых лет жизни обычно мокроту не откашливают, а заглатывают. Кашель особенно беспокоит ребенка ночью. Острый бронхит дифференцируют с бронхопневмонией, I стадией хронической пневмонии. Прогноз благоприятный. У детей, страдающих рахитом. экссудативно-катаральным диатезом, может наблюдаться затяжное течение острого бронхита.
Лечение . Постельный режим, назначают настой малины, липового цвета, ацетилсалициловую кислоту от 0,01 до 0,3 г на прием, амидопирин по 0,025—0,15 г на прием. При сухом кашле — кодеин по 0,001 — 0,0075 г (детям старше 2 лет). Для разжижения мокроты — обильное теплое питье, щелочные минеральные воды (боржом, джермук), нашатырно-анисовые капли: детям до 1 года — 1 — 2 капли, 2 лет — 2 капли, 3—4 лет — 3—4 капли, 5—6 лет — 5—6 капель, 7—9 лет — 7—9 капель, 10—14 лет — 10—12 капель на прием 3—4 раза в день. Применяют горячие ванны (до t° 39°), круговые горчичники. горчичные обертывания.
Хронический бронхит у детей чаще является следствием острого. Наблюдается также при заболеваниях сердечно-сосудистой системы (застойные явления в легких) и фиброзном кистозе поджелудочной железы (см. Муковисцидоз). В основе хронического бронхита обычно лежит поражение всех оболочек бронха и ткани легких.
Лечение должно быть направлено на повышение сопротивляемости организма. При обострении применяют сульфаниламидные препараты (этазол или норсульфазол каждые 4—6—8 часов в следующих разовых дозах: от 4 мес. до 2 лет — 0,1 — 0,25 г, от 2 до 5 лет — 0,3—0,4 г, от 6 до 12 лет — 0,5—0,75 г, на первый прием дают двойную дозу) антибиотики (пенициллин на1 кг веса в сутки детям до 1 года 20 000—40 000 ЕД, детям старшего возраста от 150 000 до 400 000 ЕД на инъекцию) десенсибилизирующие — глюконат кальция (детям до 1 года — 0,5 г, от 2 до 4 лет — по 1 г, от 5 до 6 лет — по 1 —1,5 г, от 7 до 9 лет — по 1,5—2 г, от 10 до 14 лет — по 2—3 г 2 — 3 раза в день), димедрол (детям до 1 года — по 0,002—0,005 г, от 2 до 5 лет — по 0,005—0,015 г, от 6 до 12 лет — по 0,015—0,025 г на прием), пипольфен (детям до 6 лет назначают внутрь по 0,008—0,01 г, детям старшего возраста — по 0,012—0,015 г 2—3 раза в день), УВЧ и диатермию грудной клетки (по назначению врача), при отрицательной реакции Пирке — ультрафиолетовое облучение.
Астматический бронхит чаще наблюдается у детей с экссудативно-катаральным диатезом и рахитом. Обычно начинается после острой респираторной инфекции. Температура субфебрильная. Над легкими коробочный оттенок перкуторного звука, множество влажных разнокалиберных хрипов. Одышка (типа пыхтения) слышна на расстоянии. Этот бронхит длится неделями, дает рецидивы. иногда приводит к пневмонии. у большей части детей переходит в типичную бронхиальную астму .
Лечение заболевания состоит в лечении рахита и экссудативного диатеза. назначении витаминов, особенно витамина В6 (20—40 мг в сутки на 3 приема), десенсибилизирующих препаратов (глюконат кальция, димедрол, пипольфен), включая кортикостероиды (преднизолон 0,5 — 1 мг/кг в утренние часы по назначению врача).
Профилактика бронхитов у детей сводится к закаливанию ребенка, полноценному питанию, лечению хронического тонзиллита. аденоидных разрастаний.
Бронхит у детей, в отличие от взрослых, редко возникает в виде изолированного поражения бронхов. В этиологии бронхита у детей ведущее значение имеют респираторно-вирусные инфекции. Наибольшая поражаемость бронхов отмечается у детей в возрасте до четырех лет, наиболее тяжелое течение при поражении мелких бронхов — на первом году жизни.
Затяжные и повторные бронхиты чаще возникают у детей раннего возраста, страдающих рахитом, экссудативным диатезом, у более старших — при склонности к аллергическим реакциям, аденоидах, гипертрофии миндалин, воспалении придаточных полостей носа. Повторные и длительные Б. могут сопровождаться астматическим синдромом, а в дальнейшем обусловить развитие хронической пневмонии. Летальные исходы наблюдаются крайне редко.
Заболевание развивается постепенно, повышается температура, ухудшается общее состояние, появляется кашель (особенно ночью), вначале сухой, а затем влажный. Перкуторные и рентгенологические данные мало помогают в диагностике. Большое значение для ранней диагностики имеет выявление сухих и влажных хрипов в легких при аускультации.
Лечение . постельное содержание, свежий воздух. Медикаментозная терапия для успокоения кашля и разжижения мокроты и слизи у детей малоэффективна. Сульфаниламиды и антибиотики назначаются в основном для профилактики развития вторичной кокковой инфекции, пневмоний.
В профилактике заболеваний бронхитом ведущее значение имеют: закаливание ребенка с самого раннего возраста, повышение его сопротивляемости путем рационального вскармливания и режима, предупреждение и лечение рахита, своевременная санация носоглотки и зева.
Хронический бронхит у детей раннего возраста
Хронический бронхит у детей раннего возраста обычно является проявлением легочной и смешанной формы муковисцидоза (см. соответствующий раздел). Критерии диагностики: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение нескольких месяцев) при наличии 2–3 обострений в год на протяжении 2 лет. Хронический бронхит (с облитерацией). Заболевание, являющееся последствием острого облитерирующего бронхиолита, морфологическим субстратом которого является облитерация бронхиол и артериол одного или нескольких участков легких, приводящая к нарушению легочного кровотока и развитию эмфиземы. Синдром одностороннего сверхпрозрачного легкого (синдром Маклеода) представляет собой частный случай данного заболевания.
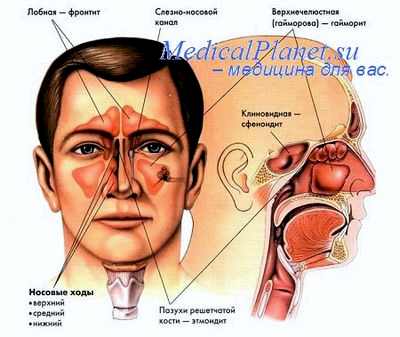
Развивается чаще у детей, которые по данным анамнеза на первом или втором году жизни перенесли тяжелую форму острого бронхиолита. В этиологии основную роль играют респираторные вирусы: аденовирусы (чаще 7-й и 21-й типы), PC-инфекция, реже грипп и корь. В патогенезе предполагается участие иммунологических механизмов аутоагрессии. В легких наблюдается некроз эпителия, отек, инфильтрация, гиперсекреция, спазм и обструкция в терминальных бронхиолах разрастание фиброзной ткани в стенке и одновременно вздутие легочной ткани, эмфизема, бронхоэктазы и дилатация респираторных бронхиол.
В зависимости от степени вовлечения в патологический процесс легочных структур различают два варианта заболевания: констриктивный и пролиферативный. При констриктивном варианте фиброзные и рубцовые изменения локализуются в терминальных бронхиолах с развитием пневмосклероза, а в непораженных участках легочных структур происходит развитие “воздушных ловушек” со вздутием этих участков. Одновременно в пораженных участках развивается эндоартериит, что приводит к значительному уменьшению легочного кровотока и формированию легочного сердца. Констриктивный вариант хронического обструктивного бронхиолита у детей можно рассматривать как аналог “хронической обструктивной болезни легких” у взрослых.
При пролиферативном варианте хронического бронхиолита (с облитерацией) фиброзные и склерозирующие процессы распространяются по альвеолярным ходам, напоминая картину “организующейся пневмонии”, на рентгенограмме грудной клетки имеются диффузные пятнистые интерстициальные изменения, чередующиеся с участками повышенной прозрачности.
При функциональном исследовании обнаруживают рестриктивные или смешанные нарушения вентиляции и выраженную гипоксемию из-за нарушения диффузионной способности легких, при лабораторном исследовании хронический бронхиолит с облитерацией проявляется клинически одышкой и другими признаками дыхательной недостаточности разной степени выраженности, наличием стойкой крепитации и мелкопузырчатых хрипов. У детей раннего возраста в 100% случаев отмечают постоянный сухой и влажный кашель, в 70% — одышку в покое с участием вспомогательной мускулатуры, наличие постоянного бронхообструктивного синдрома, приступы “свистящего” дыхания (в 60% случаев).
Физикально при этом определяют признаки эмфиземы, стойкие локальные мелкопузырчатые хрипы и крепитацию.
Критерии диагностики: характерные клинические данные при наличии рентгенологических признаков повышенной прозрачности легочной ткани и сцинтиграфически — резкого снижения легочного кровотока в пораженных отделах легких.
Компьютерная томография позволяет выявить даже небольшие изменения: прямые признаки — сужение мелких дыхательных путей и косвенные — неравномерность вентиляции и “воздушные ловушки” — “мозаичные” легкие, эмфизему.
Лечение. В острую фазу — ингаляционные кортикостероиды, бронходилататоры противовирусные — виферон по 10 дней в течение 4 мес. Муколитики длительно в 1 /2 дозы в течение 3 мес, затем перерыв и назначение вновь. Применяют антиоксиданты, поливитамины с микроэлементами, периодически — адаптогены. Назначают массаж и ЛФК. Показана климатотерапия, особенно высокогорные курорты.
Больной с хроническим облитерирующим бронхиолитом постоянно должен находиться под наблюдением пульмонолога.
Хронические бронхиты у детей
Волков И.К. д.м.н. зав. отделением пульмонологии Научного центра здоровья детей РАМН, Москва
Среди хронических заболеваний легких хронические бронхиты занимают важное место. В практику детских пульмонологов РФ этот диагноз введен в 1995 г. после принятия обновленной классификации болезней легких у детей.
В "Классификации" хронический бронхит определен как хроническое распространенное воспалительное поражение бронхов, протекающее с повторными обострениями. Заболевание диагностируется при выявлении продуктивного влажного кашля, постоянных влажных разнокалиберных хрипов в легких (в течение нескольких месяцев) при наличии 2—3 обострений заболевания в год на протяжении 2 лет.
Распространенность хронического бронхита по официальным данным составляет 1625,4 на 100 тыс. чел. (2001), но маловероятно, что эта цифра отражает истинную картину, т.к. с одной стороны, существует гиподиагностика хронических заболеваний легких у детей, с другой стороны — гипердиагностика отдельных нозологических форм и в частности хронический бронхит.
Хронические бронхиты в детском возрасте разделяют на первичные и вторичные.
Первичный хронический бронхит . определение которого представлено выше, выявляется редко, т.к. основные причины первичного хронического бронхита, такие как курение, профессиональные вредности, в детском возрасте не имеют такого значения, как у взрослых. Наиболее часто выявляется вторичный хронического бронхита.
Вторичный хронического бронхита сопровождает многие хронические болезни легких. Он является составной частью многих пороков развития легких и бронхов, синдрома цилиарной дискинезии, синдрома хронической аспирации пищи, хронического бронхиолита (с облитерацией), выявляется при локальных пневмосклерозах (хронической пневмонии), а также при муковисцидозе и иммунодефицитных состояниях. Хронические бронхиты нередко развиваются в связи с длительно существующей трахеостомой, после операций на легких, а также у новорожденных недоношенных детей, находившихся длительное время на ИВЛ (бронхолегочная дисплазия). При этом именно хронический бронхит ответственен за основные симптомы бронхолегочного процесса при названных болезнях. Ниже представлены заболевания, с которыми необходимо проводить дифференциальную диагностику хронического бронхита.
Дифференциальная диагностика хронического бронхита:
• бронхиальная астма
• аспирационный синдром (инородные тела бронхов, гастроэзофагеальный рефлюкс, нарушение глотания)
• хронический синусит, тонзиллит, ринофарингит
• врожденные пороки трахеи, бронхов, легких
• хроническая пневмония (локальный пневмосклероз)
• иммунодефицитные состояния
• альвеолиты
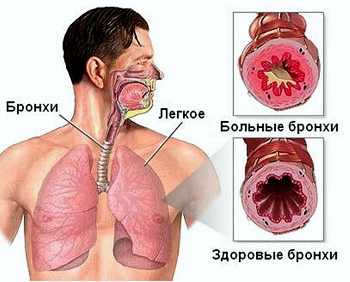
• облитерирующий бронхиолит
• опухоли легких, бронхов и средостения
• постинфекционный синдром
• синдром цилиарной дискинезии
• муковисцидоз
• психогенный кашель
• врожденные аномалии аорты, легочной артерии, врожденные пороки сердца.
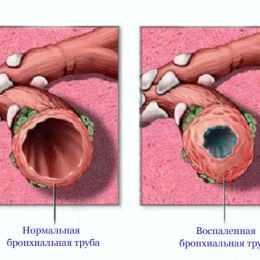
Клинические проявления хронического бронхита зависят от основного заболевания, которое является причиной для развития бронхита. Общие симптомы: хронический кашель со слизистой или гнойной мокротой, постоянные разнокалиберные хрипы в легких. При бронхоскопическом исследовании выявляется хронический эндобронхит (локальный или распространенный). Нарушения функции внешнего дыхания и рентгенологические изменения также отражают изменения в легких и зависят от основного заболевания. Следует подчеркнуть, что диагноз "хронический бронхит" в детском возрасте должен послужить поводом для углубленного исследования больного в специализированном пульмонологическом стационаре.
Принципы терапии зависят от причины, вызвавшей заболевание. Общим является использование антибактериальных, муколитических средств и применение методов, улучшающих эвакуацию мокроты из трахеобронхиального дерева.
Антибиотики назначают во время обострения заболевания с учетом выделяемой из мокроты или бронхиального аспирата патогенной микрофлоры. Наиболее часто ее создают Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis. Выбор препарата зависит от чувствительности флоры к антибиотикам и наличия у больного признаков лекарственной аллергии. Целесообразно применение полусинтетических пенициллинов, цефалоспоринов II—III поколения, макролидов. У детей старше 12 лет — фторхинолонов. Вне обострения антибиотики не назначают.
При гиперсекреции слизи показаны антигистаминные препараты курсами до 2 недель. При бронхообструктивном синдроме назначают сальбутамол, ипратропия бромид/фенотерол, формотерол через небулайзер или в виде дозированного аэрозоля. Возможно применение препаратов теофиллина.
В качестве муколитических средств используют в ингаляциях соляно-щелочные смеси, физраствор, а также такие препараты, как карбоцистеин, амброксол. Курс ингаляций составляет обычно не более 2 недель, после чего лечение продолжается приемом муколитика внутрь. После каждой ингаляции должны проводится постуральный дренаж и вибромассаж грудной клетки. При гнойных эндобронхитах эффективны ацетилцистеин и дорназа альфа.
Дорназа альфа (ПУЛЬМОЗИМ) используется в ингаляциях через компрессорный ингалятор по 1,25—2,5мг 1—3 раза в день. Препарат может назначаться детям раннего возраста. Курс лечения — 2—3 недели. При гнойных эндобронхитах с упорным течением возможно длительное применение препарата в течение нескольких месяцев или лет, например при муковисцидозе.
Лечебная бронхоскопия с промыванием бронхов физиологическим раствором и растворами муколитиков (ацетилцистеин, дорназа альфа) показана при неэффективности аэрозольных ингаляций и постурального дренажа. Лечебная физкультура и кинезитерапия являются важными компонентами лечения хронического бронхита, направленными на стимуляцию отхождения мокроты, улучшение дыхательной функции легких, состояния сердечно-сосудистой системы, укрепление дыхательной и скелетной мускулатуры, повышение физической работоспособности и эмоционального статуса ребенка. Используются как классические методы ЛФК (позиционный дренаж, вибромассаж грудной клетки, дыхательные упражнения и др.), так и специальные упражнения (аутогенный дренаж, активный цикл дыхания, упражнения с помощью дыхательной аппаратуры).
Список литературы:
1. Практическая пульмонология детского возраста под. ред. В.К. Таточенко. М.,
2002 268 с.
2. Классификация клинических форм бронхолегочных заболеваний у детей (Материалы Всероссийского совещания педиатров-пульмонологов, Москва, 21—22 декабря 1995 г.). Рос. вестник перинатологии и педиатрии, №2, 1996 41: 52—55.
3. Критерии диагностики и принципы лечения рецидивирующих и хронических заболеваний легких у детей. В.К. Таточенко, И.К. Волков С.В. Рачинский и др. Пособие для врачей, МЗ РФ и НЦЗД РАМН. Москва, 2001 23 с.
4. МЗ РФ Здоровье населения России и деятельность учреждений здравоохранения в 2001 г. (Статистические материалы). Москва, 2002.
Бронхит у детей
Большая медицинская энциклопедия
Авторы: И. П. Замотаев, И. М. Кодолова, Н. А. Тюрин, А. И. Шехтер.
Острый бронхит обычно сопровождает сезонные и эпидемические острые респираторные заболевания у детей или появляется в начале некоторых инфекций (корь, коклюш и др.). Возбудителями бронхитов являются различные вирусы (вирусы гриппа, аденовирусы, респираторно-синтициальные вирусы и др.) и бактерии – стафилококки, пневмококки, стрептококки, реже – кишечная палочка, грибы и др. Бронхиты немикробной этиологии, например, от ингаляции раздражающих веществ, у детей встречаются редко.
Наиболее часто острый бронхит наблюдается у детей раннего возраста, страдающих экссудативно-катаральным диатезом, и у детей старшего возраста при патологии со стороны лор-органов (ринит, синусит, аденоидит, хронический тонзиллит). При этом воспалительный процесс может начинаться в области верхних дыхательных путей с последующим распространением на трахею и бронхи.
Изолированное поражение бронхиального дерева у детей, в отличие от взрослых, бывает редко.
Клинические проявления
Наряду с раздражительностью наблюдается вялость. Температура обычно значительно не повышается и колеблется около субфебрильных цифр в течение нескольких дней. Дети дошкольного и школьного возраста иногда жалуются на боль за грудиной, головную боль. Характерным симптомом острого бронхита является кашель, вначале сухой, мучительный, чаще вечером и ночью. Через 1-2 дня он становится влажным, со слизисто-гнойной или гнойной мокротой, которую дети обычно заглатывают. При обследовании лёгких возможно появление коробочного оттенка перкуторного звука. Выдох удлинён как правило, прослушиваются рассеянные хрипы, вначале сухие, а затем и влажные крупно- и средне-пузырчатые.
Воспалительный процесс не ограничивается только слизистой оболочкой бронхов. В процесс вовлекаются обычно все слои бронхиальной стенки, а в некоторых случаях и перибронхиальная ткань. Отёк бронхиальной стенки, наличие в просвете бронхов слизи и слущенного эпителия нарушают бронхиальную проходимость. У детей раннего возраста в некоторых случаях возникают ателектазы лёгочной ткани, способствующие развитию пневмонии (Н. Ф. Филатов, Ю. Ф. Домбровская).
Обследование
При рентгенографии острый бронхит характеризуется:
Характерную картину у больных бронхитом можно наблюдать при бронхоскопии :
Воспалительные изменения обычно носят диффузный характер (диффузный бронхит). При этом возможны более выраженные изменения бронхов в отдельных сегментах. В некоторых случаях (при инородных телах, аномалиях развития дыхательных путей и т. п.) наблюдаются локальные изменения сегментов или долей лёгкого (локальный бронхит).
В мазках и секрете, полученном из бронхов, при микроскопическом исследовании определяются:
Диагностика
В ряде случаев бронхит может сопровождаться астматическим синдромом, требующим дифференциальной диагностики с бронхиальной астмой у детей.
При затяжном и рецидивирующем течении острого бронхита возможно развитие хронического бронхита, который обычно сочетается с хроническим поражением интерстициальной ткани и паренхимы лёгкого, то есть с хронической неспецифической пневмонией.
Дифференциальная диагностика острого бронхита должна проводиться с:
Дифференциальная диагностика проводится по клинической картине и на основании данных эпидемиологической обстановки.
Прогноз при остром бронхите благоприятный.
Возможно распространение процесса и развитие бронхиолита и пневмонии.
Лечение зависит от тяжести заболевания.
При лёгком и среднетяжёлом течении острого бронхита назначают:
Больным с затянувшимся бронхитом рекомендуется также индуктотермия и микроволновая терапия.
См. также: Бронхиальная астма, Бронхиолит.
Большая медицинская энциклопедия 1979 г.
Источники:
, , ,
Следующие статьи:
25 апреля 2024 года
Комментариев пока нет!Популярное:
Надавно добавленные материалы:
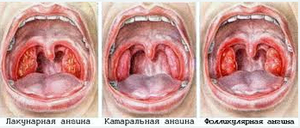
Ангина у детей 8 лет
Люголь имеет довольно специфический запах, и он очень неприятен на вкус из-за содержания йода. Сразу после применения горло
Тошнота и понос у ребенка 2 года
С утра у ребенка (2 года) начался понос, несколько раз сходил. Температуры нет. Утром позавтракал с неохотой,
У ребенка 1 год заложен нос что делать
Сильный насморк у годовалого ребенка явление распространенное, но, тем не менее, способное обернуться настоящей проблемой для всей семьи. Заложенный нос у малыша мешает спокойному сну, приводит
У ребенка сопли далеко в носу
Содержание:Насморк в нашем обществе принято считать делом весьма обыденным, так сказать неприятным, но не болезненным состоянием. Как правило, тревожный симптом попросту игнорируется до появления
Температура при отитах у детей
C 12 по 19 марта в форуме "Детское здоровье" на сайте Eva.Ru проходила онлайн-консультация по теме "Отит. Повышенная