Признаки краснухи у детей 3 лет
Краснуха у детей симптомы признаки и лечение
Краснуха, ветряная оспа, корь, дифтерия, свинка и скарлатина – все эти заболевания объединяет то, что чаще всего ими болеют именно дети. Организм ребенка еще не имеет иммунитета против многих заболеваний, поэтому вышеперечисленные и другие болезни и встречаются так часто в детском возрасте.
Краснуха – острая вирусная инфекция, причиной распространения которой является РНК-содержащий вирус краснухи. Заразиться данной болезнью можно от больных людей или вирусоносителей через воздушно-капельный путь. Ребенок или взрослый человек, которые переболели этой болезнью, получают пожизненный иммунитет к ней. Стоит отметить, что с течением времени он может ослабиться.
Чаще всего заболевание поражает детей в возрасте от 2 до 9 лет, тех, кто не был привит соответствующей вакциной. В редких случаях можно встретить поражение краснухой грудных детей до 6-месячного возраста – организм малыша в данный период еще защищен антителами, которые ему передала мать во время беременности. Если же мама не переболела краснухой, то ребенок также подвергается риску заболеть даже в младенческом периоде. Стоит отметить, что дети переносят ее намного легче, чем взрослые и подростки, у которых наблюдается более тяжелая форма болезни.
Признаки и симптомы краснухи у детей
Инкубационный период при данном заболевании составляет 2-3 недели, но есть случаи, когда он уменьшался до 10 дней или, наоборот, увеличивался до 25 дней. Начало болезни – острое, так чаще всего проявляется краснуха именно у детей. Причем может даже не быть никаких предвестников заболевания, а сразу возникает характерная красная сыпь. Яркий симптом краснухи у детей – за сутки до появления сыпи ребенок может стать капризным и жаловаться на головную боль. Также могут проявляться слабые признаки простуды в горле или носу.
Перед тем как у ребенка появится сыпь на теле или же одновременно с ней может возникнуть энантема на слизистой оболочке зева – она выглядит как мелкие бледно-розовые пятнышки. У детей она обычно имеет неяркий, маловыраженный характер.
Одним из ранних симптомов краснухи у детей также является увеличение групп лимфоузлов, в особенности, заднешейных, околоушных и затылочных. Этот признак может возникнуть у ребенка за 2-3 дня до появления сыпи на теле. Через несколько дней после того как сыпь угаснет лимфоузлы уменьшаются до нормального размера. Данный симптом чаще всего используют для ранней диагностики болезни.
Примерно в половине случаев заболевания могут наблюдаться не только выраженные и типичные формы болезни, но и стертые формы. При этом важно понимать, что даже при стертой форме краснухи больной представляет опасность для тех, кто еще не переболел данным заболеванием.
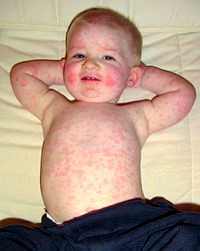
Сыпь при краснухе
У детей наблюдается три типа заболевания: только сыпь, сыпь с лихорадкой, а также сыпь, лихорадка и катаральные выделения. Сыпь считается типичным признаком краснухи у детей, причем она распространяется на теле ребенка особым образом: сначала на лице и за ушами, позже на волосистой части головы и только через некоторое время она опускается на тело уже без какой-либо последовательности. Сыпь появляется очень быстро, поэтому сложно заметить последовательность ее возникновения – до максимальной выраженности может пройти всего 24 часа.
Как выглядит и проявляется краснуха у детей? Сыпь имеет круглую или овальную форму мелкого размера (до 2-3 мм) и не возвышается над уровнем кожного покрова. Она распространяется толчкообразно по всему телу, но на некоторых участках может иметь неодинаковый характер. Можно заметить, что на спине, ягодицах и разгибательных поверхностях рук у ребенка сыпь проявляется обильнее, тогда как на лице и шее – менее интенсивно. На ладонях и подошвах сыпь не наблюдается.
Иногда можно спутать краснуху с корью или скарлатиной, так как сыпь в некоторых случаях имеет свойство сливаться в сплошные поля сыпи красного цвета. Это серьезно усложняет диагностику заболевания. Сыпь при данном заболевании по размеру средняя между сыпью при коре или скарлатине.
Высыпания у ребенка, заболевшего краснухой, продолжаются в течение примерно 3 суток, после чего исчезают без следа. После сыпи не остается ни шрамов, ни пигментации, ни шелушения кожи. У одних детей можно наблюдать яркую и крупную сыпь, в то время как у других ее совсем нет. В последнем случае краснуху могут диагностировать как острое респираторное заболевание, но только при умеренно выраженном поражении дыхательных путей.
Диагностика
Диагностика болезни происходит в результате осмотра и опроса ребенка о его состоянии. Подтвердить диагноз можно с помощью вирусологических и иммунологических исследований. Анализ крови может показать умеренную лейкопению, лимфоцитоз, а также увеличение количества плазматических клеток.
Лечение краснухи у детей
В большинстве случаев лечение краснухи у ребенка проходит дома. Специалисты рекомендуют в данный период давать малышу витамины B и C, а также никотиновую кислоту. При жалобах на боли в суставах назначается прием ацетилсалициловой кислоты, амидопирина или анальгина с антигистаминным средством. При развитии осложнений заболевания целесообразно отправить ребенка на стационарное лечение, которое проводится под контролем различных специалистов.
Осложнения
Практически у всех детей краснуха протекает благоприятно, но в редких случаях возможно появление таких осложнений, как ангина, воспаление среднего уха, фарингит или ларингит. В некоторых случаях могут поражаться суставы или может развиться артрит, который сопровождается повторным повышением температуры, болью и отеками. К особо тяжелым осложнениям краснухи можно отнести энцефалиты, менингиты и менингоэнцефалиты. Однако стоит заметить, что данные явления больше свойственны взрослым, чем детям.

Профилактика
На сегодняшний день профилактика краснухи проводится еще в детском возрасте. В 12-15 месяцев ребенок вакцинируется прививкой КПК (против кори, краснухи и паротита). Процедура проводится повторно, когда ребенку исполняется 6 лет. Иммунитет к данному заболеванию развивается в течение 15-20 дней после вакцинации и, как утверждают специалисты, сохраняется на протяжении как минимум двадцати лет.
Симптомы краснухи у ребенка
В течение заболевания выделяют три периода: инкубационный период, периоды разгара заболевания и выздоровления.
Инкубационный период начинается с момента попадания вируса в организм ребенка и продолжается до появления сыпи на коже. В это время вирус краснухи, проникнув в организм ребенка, попадает в лимфатические узлы (чаще всего шейные, околоушные, затылочные). Здесь происходит их бурное размножение.
Затем это большое количество вирусов проникает в кровеносное русло и с током крови разносится по всему организму. В момент появления вирусов в кровеносном русле ребенок может испытывать небольшое недомогание, может беспокоить головная боль, в очень редких случаях повышается температура тела ребенка. Когда вирусы проникают в кровь, они становятся доступны для иммунной системы организма ребенка, и она начинает с ними бороться, вырабатывая антитела. Уничтожение вирусов в кровяном русле происходит за 1-2 дня, однако за это время они уже распространились по всему организму и осели в тканях и органах.
Окончание циркулирования вирусов по кровеносным сосудам является и моментом окончания инкубационного периода. Общая продолжительность инкубационного периода 18-21 день, однако, в некоторых случаях он может увеличиваться до 24 дней или сокращаться до 10. Основным клиническим проявлением заболевания в этот момент является увеличение шейных, затылочных, околоушных лимфоузлов.
За неделю до появления первых высыпаний ребенок становится заразным для окружающих, так как начинает выделять в окружающую среду вирусы. Этим свойством краснухи обусловлено появление вспышек заболевания в детских коллективах.
Период разгара заболевания начинается с момента появления сыпи на коже ребенка. Сыпь представляет собой небольшие округлые пятна, которые располагаются отдельно друг от друга. Это значит, что можно подсчитать точно, сколько таких пятен располагается, например, на руке. Чаще всего они вначале появляются на голове и ушах, а затем распространяются на все тело, однако не всегда можно точно выделить этапность высыпания, иногда создается такое впечатление, что сыпь появилась одномоментно на всем теле ребенка. Появление сыпи связано с циркулированием в крови ребенка антител и иммунных комплексов, которые вызывает полнокровие мелких сосудов и появление на коже пятен.
Сыпь при краснухе
Период разгара заболевания продолжается 1-3 дня и заканчивается исчезновением сыпи. В этот период обычно детей ничего кроме сыпи не беспокоит, однако, в отдельных случаях возможна общая слабость. В некоторых случаях заболевание может протекать без появления сыпи (стертая форма). В этом случае довольно сложно поставить точный диагноз ребенку и помогает только исследование крови на наличие антител. На всем протяжение данного периода ребенок является заразным. Даже если у ребенка нет высыпаний, он все равно является заразным для окружающих.
В период выздоровления сыпь исчезает, однако в организме все еще сохраняется вирус, который продолжает выделяться в окружающую среду, поэтому дети все еще заразны. Этот период продолжается около двух недель и по его окончанию происходит полное выздоровление.
Общая продолжительность заразного периода равна две недели: неделю до появления высыпаний и неделю после первых высыпаний. По завершению заразного периода ребенок может посещать детские коллективы.
Осложнения краснухи
Отдаленных последствий у детей после выздоровления обычно не наблюдается, в редких случаях может наблюдаться незначительная артропатия (болезненность в суставах). Обычно поражаются мелкие суставы рук, реже локтевые или коленные суставы. Обычно эта болезненность проходит сома и не требует никакого медикаментозного лечения. Наблюдаться артропатия может на протяжении 2-3 недель после выздоровления.

Диагностика краснухи
Постановка диагноза обычно не затруднена, так как есть характерная сыпь, однако при ее отсутствии постановка диагноза по клиническим проявлениям не возможна и требует лабораторных методик исследования.
Для лабораторного подтверждения диагноза можно использовать вирусологический метод (обнаружение вирусов краснухи в смывах со слизистой рта и носа) и иммунологический (определение наличия антител в сыворотке крови, взятой из вены ребенка). Определения антител производят дважды: в первый день разгара заболевания (в это время количество антител минимально и может даже не определяться) и на 7-й день, когда количество антител резко возрастает. Увеличение количества антител в сыворотке крови является показательным и позволяет безошибочно поставить диагноз, даже при отсутствии высыпаний на коже.
Так же можно проводить общий анализ крови, в котором будут выявляться характерные для вирусной инфекции изменения: снижение количества лейкоцитов (лейкопения), появление плазматических клеток (10-20 %), увеличение СОЭ, однако все эти изменения не помогут точно выставить диагноз, так как являются общими для всех вирусных инфекций.
Лечение краснухи
В особом лечении краснухи нет необходимости, так как дети это заболевание хорошо переносят, без осложнений. При повышении температуры тела можно использовать любое жаропонижающее для детей: ибуфен, ибуклин, парацетамол. Если высыпаний слишком много, можно в первые три дня давать ребенку антигистаминные препараты: фенкарол, супрастин, тавигил, парлазин. При повышении температуры тела ребенку показан постельный режим, при ее отсутствии – домашний.
После перенесенного заболевания у ребенка возникает стойкий пожизненный иммунитет, это значит, что ребенок больше болеть данным заболеванием не будет. Однако в очень редких случаях, если ребенок длительно не сталкивался с вирусом краснухи, его иммунитет несколько ослабевает и возможно появление повторной инфекции во взрослой жизни. Существуют единичные случаи возникновения повторной краснухи у одного человека при каждом эпидемическом подъеме заболевания.
Профилактика краснухи
Для профилактики необходимо проведение профилактических прививок в 12 месяцев и 6 лет, так же показана экстренная вакцинация женщин детородного возраста (способных рожать) при эпидемиологическом подъеме заболеваемости.
Особую опасность вирус краснухи представляет для беременных женщин. Если во время беременности женщина заболевает краснухой, это может привести к серьезным нарушениям развития плода и даже вызвать преждевременные роды (аборт). Вирус краснухи с током крови попадает через плаценту в плод. Вирус имеет очень большую тропность к эмбриональным тканям, где он начинает активно размножаться и нарушать образование органов. Антитела матери не способны проникать через плаценту, а организм ребенка самостоятельно еще не способен их вырабатывать, поэтому вирус размножается беспрепятственно и излечения не происходит. Вирус краснухи вызывает пороки развития глаз, сердца, спинного и головного мозга, органов слуха.
Пороки развития глаз: катаракта, ретинопатия, недоразвитие век.
Пороки развития сердца: открытый артериальный проток, стеноз легочной артерии, и ее ветвей, дефект межжелудочковой перегородки, дефект межпредсердной перегородки, тетрада Фалло, коарктация аорты, транспозиция крупных сосудов.
Пороки развития спинного и головного мозга: микроцефалия, паралич конечностей, незаращение спинномозгового канала.
Пороки развития органов слуха: глухота.
Вероятность развития пороков увеличивается обратно – пропорционально сроку беременности: чем меньше срок беременности, на котором возникла краснуха у матери, тем больше вероятность развития грубых пороков и тем большее количество органов вовлекается в процесс. При развитии краснухи у матери после 16-ой недели беременности, вирус практически не оказывает влияния на развитие плода. При заболевании матери на ранних сроках беременности врачи рекомендуют прервать беременность.
До беременности рекомендуется сдать кровь из вены для определения TORCH – комплекса. Это комплекс антител к вирусам, которые чаще всего вызывают нарушения развития плода и могут привести к невынашиванию беременности.
Если ребенок рождается от матери, перенесшей краснуху во время беременности, у него наблюдается врожденная краснуха. Это состояние проявляется наличием затяжной желтухи, поражением печени, развитием гемолитической анемии, плохим развитием костей (на рентгенограмме костей можно видеть чередование участков светлых и темных), не заращения родничков. Очень характерным признаком врожденной краснухи является наличие тромбоцитопении (снижение количество тромбоцитов в крови), которое проходит через 2-3 недели после рождения. Все проявления врожденной краснухи проходят через шесть месяцев после рождения. Еще одной особенностью врожденной краснухи является длительное выделение вируса в окружающую среду по сравнению с детьми с приобретенной краснухой. Обнаружение вируса краснухи в слизистой рта и носа может наблюдаться на протяжении 20-30 месяцев после рождения, однако в большинстве своем выделение вирусов в окружающую среду прекращается к шести месяцам жизни ребенка.
Врач педиатр Литашов М.В.
Симптомы и признаки краснухи у детей - как вылечить ребенка?
Краснуха (лат. rubella) – это острое и широко распространенное, однако неопасное инфекционное заболевание. Его возбудителем является вирус краснухи, или Rubella virus, относящийся к семейству Togaviridae, роду Rubivirus.
Эта болезнь имеет и другие наименования. В западных странах ее часто называют «немецкой корью», так как именно немецкий терапевт Ф. Хофман еще в середине XVIII века первым подробно описал симптоматику краснухи как отдельного заболевания. Также порой ее именуют «третьей болезнью»: по распространенности такое место она занимает в списке всех заболеваний, вызывающих сыпь.
Краснуха – это контагиозное заболевание, то есть высокозаразное. Группу риска составляют непривитые дети 2—9 лет, однако течение «детской» краснухи обычно имеет легкую форму в отличие от взрослых.
Заражение краснухой может происходить 3 путями:
Источником инфекции в большинстве случаев является другой больной краснухой независимо от того, какая форма болезни у него наблюдается – стертая или клинически выраженная. Инкубационный период при краснухе, то есть отрезок времени с момента попадания вируса в организм до момента проявления первых симптомов заболевания, составляет 10—25 дней .
Уже за 7 дней до проявления на коже высыпаний он является разносчиком инфекции, а после появления этого главного признака краснухи больной остается заразным еще 5—7 дней . Итого период «заразности» составляет примерно 10—15 дней . У ребенка с врожденной краснухой, полученной от болевшей матери или матери, имевшей контакты с больным «третьей болезнью», этот период значительно продолжительнее – до 20 месяцев .
Доктор Комаровский - краснуха и коревая краснуха, в чем отличие?
Основные признаки и симптомы краснухи у детей
Симптоматику краснухи нельзя назвать очень разнообразной. Последовательно у больного краснухой проявляются следующие ее признаки:
Тут вы узнаете о гематомах на голове у деток. Поговорим о возможных последствиях.
Если у ребенка вальгусная стопа, читайте советы по массажу.
На протяжении всего заболевания сыпь как бы «продвигается» по телу сверху вниз: от головы и шеи – к туловищу, верхним и нижним конечностям. Для «захвата» всей поверхности тела ей бывает достаточно 24 часов.
Наиболее типичными местами «дислокации» сыпи при краснухе являются спина, внешняя поверхность ручек, ягодицы и передняя поверхность ножек ребенка, очень редко она захватывает слизистую оболочку рта.
Что касается осложнений краснухи (отит, ангина, пневмония и др.), то у детей они бывают очень редко – обычно в случае иммунодефицита.
Диагностика краснухи у детей
Для постановки диагноза «краснуха» врачу достаточно установить факт контактирования ребенка, которому не была вовремя сделана прививка, с больным, а также осмотра, в ходе которого будут выявлены главные симптомы заболевания: увеличение лимфоузлов, кожная сыпь и др.
Не всегда диагностика краснухи проста, ведь ее симптомы схожи с симптомами некоторых других заболеваний. Если же сыпь не проявляется (подобные случаи тоже отмечаются ), краснуха внешне напоминает скорее ОРЗ, поразившее верхние пути дыхательной системы.
Потому стоит очень внимательно относиться ко всем признакам краснухи, которые отличают ее от схожих недугов:
Для подтверждения диагноза требуется анализ крови на содержание антител: она берется из вены в 1—3 дни болезни и через 7—10 дней . Заметное повышение содержания антител (в 4 и более раз ) свидетельствует о наличии в организме вируса краснухи.
Профилактика и лечение краснухи
Лечение от краснухи при обычном ее течении без серьезных осложнений не требует госпитализации.
При повышенной температуре ребенку показан постельный режим.
К дополнительным терапевтическим мерам относятся диета, щадящая слизистые оболочки, и обильное теплое питье. Прием медикаментов направлен на устранение симптомов (жаропонижающие, отхаркивающие и откашливающие, антигистаминные препараты и др.).
Большое значение в этот момент имеют меры, направленные на предупреждение распространения инфекции на окружающих. Потому заболевшего краснухой стоит изолировать от других детей и взрослых – тех, кто ни разу не болел краснухой, и особенно беременных женщин – на 5 дней с момента проявления у него кожных высыпаний.
Со стороны медиков профилактика краснухи проводится в виде вакцинации – в 1 год, а затем в 6 ле т. Девочки, не переболевшие краснухой, прививаются в 13 лет . женщины – за 3 месяца до планируемой беременности.
Дети обычно хорошо переносят прививание: в худшем случае ребенок может испытывать после укола некоторое недомогание. К редким побочным эффектам вакцины от краснухи относятся:
Симптомы краснухи у детей
Краснуха, чаще всего, встречается у детей дошкольного и младшего школьного возраста (от2 до 8 лет). Новорожденные и дети до 6 месяцев болеют редко, за счет трансплацентарного иммунитета (защитные антитела передаются ребенку во время беременности от матери). Но если мать не болела и не делала прививки от краснухи, ребенок может заболеть в любом возрасте.
Краснуха является острым инфекционным заболеванием вирусной природы, передается, преимущественно, воздушно-капельным путем, но возможно и внутриутробное заражение плода. Краснуха — это антропонозное заболевание, это значит, что болеют краснухой только люди, и источником инфекции является только человек (больной краснухой, как типичной, так и атипичной формой).
Возбудителем краснухи является РНК-содержащий вирус, который нестоек во внешней среде.
Клинические симптомы краснухи у детей
Клинические симптомы краснухи детей могут различаться в зависимости от формы. Так, выделяют типичные и атипичные формы краснухи.
Для типичной формы характерна цикличность течения заболевания. Выделяют инкубационный, продромальный, период высыпаний и период реконвалесценции.
Инкубационный период продолжается в среднем от 18 до 23 суток. Никаких клинических проявлений в данный период не отмечается.
Длительность продромального периода от нескольких часов до 2-х суток. Данный период отмечается не у всех больных. Для продромального периода краснухи характерно: слабовыраженные симптомы интоксикации (субфебрильная температура, слабость, снижение аппетита), легкие катаральные проявления со стороны верхних дыхательных путей.
Период высыпаний продолжается 3-4 суток. Наблюдается постоянно (при типичной форме), и именно в этот период проявляются характерные для краснухи симптомы. Для периода высыпаний характерно: симптомы интоксикации (как правило, слабовыраженные), субфебрильная температура тела (37-37,5 градусов), сохраняющиеся катаральные проявления со стороны верхних дыхательных путей (красное горло, затруднение и боль при глотании), увеличенные и болезненные затылочных и заднешейных лимфоузлов. И самым характерный симптом — появление сыпи. Сыпь при краснухе мелкоточечная, бледно-розового цвета, неизмененном фоне кожи. Преимущественная локализации (места наибольшего скопления) сыпи на лице и разгибательных поверхностях, это локти, колени. Характерной особенностью является то, что сыпь появляется одномоментно, то есть все элементы появляются сразу или в течение очень короткого времени. В течение первых суток сыпь покрывает лицо, туловище и конечности. Из-за наличия множественных элементов кожа больного кажется красной, отсюда и название болезни — краснуха.
Следует отметить, что в некоторых случаях сыпь может быть яркой, крупной и даже пятнисто-папулезной. К 4 суткам от момента высыпания происходит исчезновение сыпи. Сыпь проходит бесследно.
По мере исчезновения сыпи начинается период реконвалесценции. Данный период обычно протекает гладко.
Осложнения при краснухе встречаются редко. Основными осложнениями являются: энцефалиты, менингоэнцефалиты, тромбоцитопении, артриты.
Течение краснухи, чаще всего, гладкое. Температура тела нормализуется к ко 2-3 суткам болезни и исчезают и другие клинические проявления.
По тяжести течения выделяют: легкие, среднетяжелые, тяжелые формы краснухи. Критериями тяжести являются степень выраженности симптомов интоксикации, температурная реакция организма и степень выраженности сыпи. Можно посмотреть фото краснухи у детей в интернете, так Вы лучше поймете, как выглядит больной с краснухой.
Врожденная краснуха
Если мать ребенка переболела краснухой во время беременности на ранних сроках, то скорее всего это приведет к выкидышу. Если на поздних сроках, то ребенок рождается с признаками врожденной краснухи. Наиболее часто наблюдается три симптома (трида Грегга): катаракта, пороки сердца, глухота.

Атипичные формы краснухи
Атипичными называют те формы болезни, которые протекают с отклонениями от типичной клинической картины.
При краснухе выделяют две разновидности атипичных форм:
Следует отметить, что именно больные с атипичными формами краснухи, играют существенную роль в качестве источников инфекции. Выделение вируса из носоглотки может начинаться за 10 дней до начала высыпания и продолжается до 2-3 недель после появления сыпи.
У большей части детей краснуха протекает в типичной легкой или среднетяжелой форме. Тяжелое течение отмечается у подростков и взрослых.
После перенесенной инфекции остается стойкий пожизненный иммунитет. То есть краснухой если болеют, то один раз в жизни.
Автор публикации:
Врач- неонатолог (педиатр)
Источники:
, , ,
Следующие статьи:
25 апреля 2024 года
Комментариев пока нет!Популярное:
Надавно добавленные материалы:
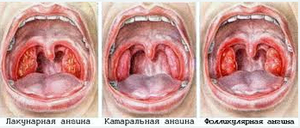
Ангина у детей 8 лет
Люголь имеет довольно специфический запах, и он очень неприятен на вкус из-за содержания йода. Сразу после применения горло
Тошнота и понос у ребенка 2 года
С утра у ребенка (2 года) начался понос, несколько раз сходил. Температуры нет. Утром позавтракал с неохотой,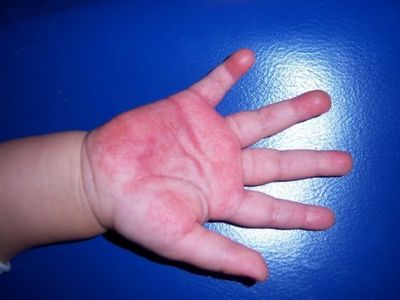
У ребенка 1 год заложен нос что делать
Сильный насморк у годовалого ребенка явление распространенное, но, тем не менее, способное обернуться настоящей проблемой для всей семьи. Заложенный нос у малыша мешает спокойному сну, приводит
У ребенка сопли далеко в носу
Содержание:Насморк в нашем обществе принято считать делом весьма обыденным, так сказать неприятным, но не болезненным состоянием. Как правило, тревожный симптом попросту игнорируется до появления
Температура при отитах у детей
C 12 по 19 марта в форуме "Детское здоровье" на сайте Eva.Ru проходила онлайн-консультация по теме "Отит. Повышенная