Гипертрофическая кардиомиопатия у детей лечение
Кардиомиопатии у детей. Клиника, диагностика, лечение
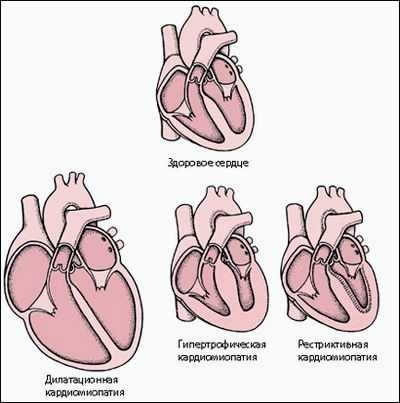
Классификация кардиомиопатий:
1) дилатационные (ДКМП)
2) гипертрофические (ГКМП)
3) рестриктивные (РКМП)
4) аритмогенная правого желудочка (АКМП).
1. Дилатационная кардиомиопатия
Дилатационная КМП представляет собой резкое расширение полости желудочков, особенно левого.
Клинические проявления. В любом возрасте, у любого пола (чаще у мужчин), признаки сердечной недостаточности (до тотальной), снижение АД, расширение границ сердца, кардиомегалия Аускультативно: глухость I тона на верхушке, раздвоение, ритм галопа. Органы дыхания: тимпанит или притупление справа, слева – мелкопузырчатые влажные хрипы.
Диагностика. ЭКГ—тахикардия, аритмия, появление зубца R и («—») зубца Т ФКГ – I тон ослаблен, систолический, про-тодиастолический шум ЭхоКГ – дилатация всех отделов сердца, ЭхоКГ – дилатация полости левого желудочка (КДДлж = 56 мм), снижение сократительной способности миокарда (фр. выброса 0,34), ЭхоКГ – симметричная гипертрофия миокарда Тзспж = =Тмжп = 28, митральная регургитация. Лечение.
2. Блокаторы рецепторов к ангиотензину-2 (козаан, диован).
4. ?-адреноблокаторы (карведиол).
5. Антиагреганты, антикоагулянты. II. Хирургическое.
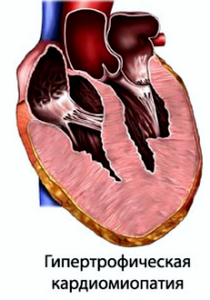
2. Гипертрофическая кардиомиопатия
Гипертрофическая КМП выражена гипертрофией левого желудочка и межжелудочковой перегородки.
Клинические проявления. Чаще у мальчиков, есть семейные формы, одышка, боль в сердце, расширение границ сердца, ослабление I тона на верхушке, акцент II тона над легочной артерией, изменчивый систолодиастолический шум по левому краю грудины, развитие сердечно-сосудистой недостаточности по левожелу-дочковому типу.
Диагностика. ЭКГ – признаки гипертрофии левого предсердия и левого желудочка зубец Q изменен во отв. V4. ЭхоКГ – утолщение межжелудочковой перегородки, снижение объема левого желудочка. Рентгенологическое исследование органов грудной клетки – зависит от размеров сердца, смещения митрального клапана вперед.
Карнитиновая КМП.
Гипертрофия желудочков: КДДлж = 65 мм, атриомегалия, ФВ = 0,2, митральная регургитация 2—3-й степеней.
1. Протезирование клапанов – двухкамерная постоянная стимуляция.
2. Консервативное:
1) ограничение физической нагрузки
2) диета с ограничением соли и воды
3) ?-адреноблокаторы
4) блокаторы Ca-каналов
5) антиаритмики других групп
6) ингибиторы АПФ.
Сердечные гликозиды при ГКМП противопоказаны.
3. Рестриктивная кардиомиопатия
Рестриктивная КМП связана с уменьшением растяжимости стенок желудочков с проявлением признаков гиподиастолиии и симптомов застоя в большом и малом круге кровообращения.
Первичная миокардиальная (изолированное поражение миокарда, аналогично как при ДКМП).
Эндомиокардиальная (утолщение эндокарда и инфильтративные некротические и инфильтративные изменения в миокарде).
1. Гиперэозинофильный париетальный фибропластический эндокардит Лефлера.
2. Эндомиокардиальный фиброз (Болезнь Девиса). Стадии.
I. Некротическая.
II. Тромботическая.
III. Фибротическая: на ЭКГ – снижение вольтажа зубцов, нарушение процессов проведения и возбуждения, изменение конечной части желудочкового комплекса.
При УЗИ обнаруживают дилатацию полостей сердца, снижение сократительной способности миокарда. На рентгенограмме определяют увеличенные размеры сердца или его отделов.
Аритмогенная КМП правого желудочка. Клиника: желудочковые экстрасистолы, пароксизмальная тахикардия.
Кардиомиопатии при митохондриальной патологии. К ним относятся следующие:
1) синдром Кернса-Сейра
2) синдром MELAS
3) синдром MERRF
1) инфантильный соматотип (3–5 центиль)
3) снижение толерантности к физической нагрузке
4) нарушения зрения (птоз), слуха
5) инсультоподобные эпизоды
6) периодическая нейтропения
7) стойкое увеличение печени
8) высокий уровень лактата и пирувата
9) повышение экскреции органических кислот
10) снижение содержания карнитина крови – ацидоз.
2. Кардиальные:
1) нарушения проводящей системы сердца злокачественные, желудочковые аритмии характерны для детей раннего возраста
2) сочетание ГКМП, ДКМП, фиброэластоза
3) выявление ГКМП в раннем возрасте
4) семейный характер заболевания
5) гигантские зубцы Т на ЭКГ в левых грудных отведениях.
Синдром Кернса-Сейра. Дебют к 20–30 годам. Симптомы: КМП с развитием полной атриовентрикулярной блокады, возможно формирование ГКПМ и ДКМП, офтальмоплегия с птозом, ретинопатия, задержка физического и полового развития, вальгусная девиация стопы, мозжечковая атаксия.
Синдром MELAS (митохондриальная миопатия-энцефалопатия-лактат ацидоз, инсультоподобные эпизоды). Дебют между 6 и 10 годами. Симптомы: судороги, головная боль, рвота, анорексия, де-менция.
Синдром МЕRRF (миоклонус-эпилепсия и инфаркт мозга, RRF-волокна). Дебют – от 3-х до 63-х лет. Симптомы: миоклонус-эпилепсия, атаксия, деменция (из-за множественных инфарктов мозга), потеря слуха, мышечная слабость, ГКМП.
Синдром Барта. Дебют в 5–7 месяцев жизни. Симптомы: вес и рост на 3–5 центиля, задержка роста отставание костного возраста на 1–2 года скелетная миопатия нейтропения ГКМП, ДКМП.
Карнитиновая КМП. Дебют в 3–5 месяцев. Часто внезапная смерть из-за метаболического стресса. Симптомы: гипертрофия миокарда с дилатацией полости левого желудочка, фиброэластоз эндокарда, ЭКГ-гигантские зубцы Т (выше R) в левых грудных отведениях.
Гистиоцитарная КМП (дефицит цитохрома-В). Дебют – в 3 недели – 1 год. Чаще у девочек. Несмотря на лечение, погибают. Симптомы: тахиаритмии, фибрилляции желудочков, гипертрофия миокарда с дилатацией полости левого желудочка, фиброэластоз сердца.
КМП при дефиците П-комплекса цепи дыхательных ферментов. Дебют – после 9 лет. Симптомы: офтальмоплегия, энцефаломио-патия, атаксия, миоклонические подергивания, вторичный дефицит карнитина, лактат-ацидоз, ГКМП, ДКМП, АКМП.
Гипертрофическая кардиомиопатия у ребенка (Асимметричная гипертрофия сердечной перегородки у ребенка Гипертрофическая обструктивная кардиомиопатия у ребенка)
Hypertrophic Cardiomyopathy-Child (Cardiomyopathy, Hypertrophic-Child HCM-Child Idiopathic Hypertrophic Subaortic Stenosis-Child Asymmetric Septal Hypertrophy-Child ASH-Child HOCM-Child Hypertrophic Obstructive Cardiomyopathy-Child)
Описание
Гипертрофическая кардиомиопатия, или ГКМ, является одной из форм кардиомиопатии. Это состояние, при котором сердечная мышца утолщается из-за генетических проблем со структурой мышц. Когда мышца утолщается, она должна работать больше, чтобы перекачивать кровь. Иногда утолщение мышцы мешает крови покидать сердце и вызывает закупорку. Эта блокада может привести к "протеканию" митрального клапана. ГКМ может вызвать неравномерный рост сердечных мышц, а в редких случаях это может вызвать неправильный сердечный ритм, что может даже привести к смерти.
Причины гипертрофической кардиомиопатии у ребенка
ГКМ может быть вызвана геном, который вызывает нарушения в сердечной мышце. Он может передаваться по наследству, или это может произойти в результате изменения генов с течением времени.
Факторы риска
Наличие члена семьи с ГКМ является основным фактором риска для ребенка.
Симптомы гипертрофической кардиомиопатии у ребенка
Симптомы могут включать:
Эти симптомы могут быть вызваны побочными эффектами заболевания, в том числе ненормальным сердцебиением. Заблокированный или уменьшенный приток крови, как правило, является причиной головокружения, обмороков и затрудненного дыхания. Младенцы с ГКМ могут иметь следующие симптомы:
Некоторые дети могут не иметь симптомов. Врач может заподозрить у ребенка заболевание, если у него есть шумы в сердце, хотя не каждый больной ГКМ имеет этот признак, и не все шумы возникают из-за ГКМ.
Диагностика гипертрофической кардиомиопатии у ребенка
Доктор спрашивает о симптомах и истории болезни, а также выполняет физический осмотр. Тесты могут включать в себя следующее:
Лечение гипертрофической кардиомиопатии у ребенка
Лечение сосредотачивается на том, чтобы управлять симптомами и предотвращать осложнения. Варианты лечения включают:
Прием лекарственных препаратов
Лекарства могут быть использованы, чтобы помочь поддерживать надлежащую и регулярную функцию сердца. Они также могут использоваться для удаления лишней жидкости из организма. При наличии аритмии ребенку может понадобиться прием антиаритмических препаратов и лекарств для разжижения крови.
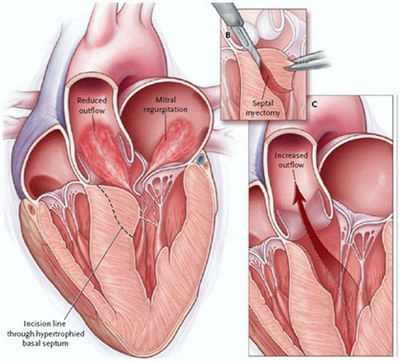
Хирургия
Утолщенная часть сердечной мышцы вырезается и удаляется. Это может потребоваться, если у ребенка заблокирован сердечный кровоток.
Если митральный клапан негерметичный, может быть сделана операция для ремонта или замены митрального клапана.
Имплантируемый дефибриллятор кардиовертер (ИДК)
ИДК имплантируется, если ребенок подвержен повышенному риску внезапной смерти.
Кардиомиопатии у детей
Эту группу сердечных заболеваний объединяет отсутствие убедительных данных о причинах поражения мышцы сердца.
При кардиомиопатиях выделяют несколько основных типов поражения сердечной мышцы:
- дилатационная (застойная) кардиомиопатия
- гипертрофическая кардиомиопатия
- рестириктивная кардиомиопатия
- аритмогенная кардиомиопатия правого желудочка.
Данное разделение основывается на оценке внутрисердечного кровообращения. Понимание типа поражения также необходимо для установления возможной причины процесса. Если установить причину не удалось, говорят об идиопатических формах той или иной кардиомиопатии.
Основное условие для постановки диагноза «кардиомиопатия» - это отсутствие врожденных аномалий развития сердца, поражения, обусловленного системными заболеваниями сосудов, артериальной гипертонии, клапанных пороков сердца, перикардита и ряда других редких поражений проводящей системы сердца . В том случае, когда обследование исключает наличие одного из перечисленных заболеваний, специалисты ставят диагноз «кардиомиопатия».
Поскольку заболевание в большинстве случаев носит наследственный характер, то и проявляется оно уже на первых днях, неделях (иногда месяцах) жизни новорожденного. По разным данным прогноз выживаемости младенцев с врожденной кардиомиопатией на первом году жизни колеблется от 45% до 80%, около 25-30% выживают с формированием дисфункции левого желудочка, 20-30% детей умирают. Как правило, смерть наступает в течение первых трех месяцев жизни.
Однако все специалисты сходятся во мнении, что чем раньше обнаружено заболевание и начато лечение, тем оптимистичнее прогноз, так как наибольшая выживаемость обнаружена именно у детей раннего возраста.
Клинические признаки
Чаще всего начало заболевания протекает без выраженных симптомов, при дальнейшем развитии появляются такие клинические признаки, как нарушения ритма сердца и клиническая недостаточность. Именно поэтому в большинстве случаев заболевание выявляется случайно, например, во время обследования (ЭКГ, Эхо-КГ) при обращении к врачу по другому поводу.
Среди провоцирующих заболевание факторов в новорожденном периоде: родовая травма ЦНС, тяжелая асфиксия в родах, острые респираторные вирусные и бактериальные инфекции.
Диагностика
В настоящее время основной метод инструментальной диагностики кардиомиопатий всех видов – это УЗИ сердца. Как правило, правильный диагноз может быть поставлен уже при первом ультразвуковом обследовании.
В отличие от этого наиболее информативного метода, ЭКГ, например, не имеет специфических критериев дилатационной кардиомиопатии, а рентгенологически определяется только увеличение сердца.
Также мало сведений дает лабораторная диагностика, однако ее функция иная, – анализы важны для контроля эффективности проводимой при лечении терапии и оценке водно-солевого баланса. Кроме того, их необходимо делать с периодической регулярностью, чтобы отслеживать возможные побочные эффекты некоторых препаратов и их общее влияние на состояние организма.
Дилатационная кардиомиопатия
Эта форма заболевания встречается чаще других и в любом возрасте, чаще поражает лиц мужского пола. Дилатационная кардиомиопатия – заболевание миокарда, характеризуется расширением полостей сердца, снижением сократительной функции миокарда и развитием сердечной недостаточности. Истинную причину заболевания чаще всего установить трудно, а прогноз не оптимистичен.
Специалисты утверждают, что ежегодная смертность составляет около 15%, а 5-летняя выживаемость не более 50%. Основанные причины смерти: аритмии сердца и тромбоэмболии, которые часто встречаются при дилатационной кардиомиопати.
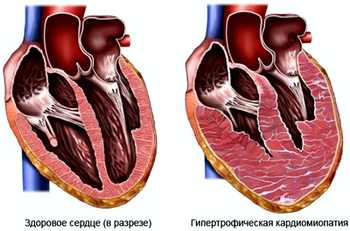
Гипертрофическая кардиомиопатия
В 50-70% случаев причина заболевания – это наследственный фактор, причем, «виноваты» могут быть не только родители, но и ближайшие родственники, именно поэтому специалисты предполагают, что эта форма кардиомиопатии имеет высокую генетическую гетерогенность.
Характеризуется большим количеством бессимптомных случаев, но дети зачастую жалуются на быструю утомляемость, одышку при физической нагрузке, обмороки, приступы головокружения. У маленьких детей осложняется застойной сердечной недостаточностью. Течение болезни более спокойное, чем при дилатационной кардиомиопатии, а прогноз в целом более благоприятный. В исключительно редких случаях болезнь протекает стремительно и заканчивается летальным исходом.
Рестириктивная кардиомиопатия
Наиболее редкая форма заболевания, одинаково редко встречается как у детей, так и у взрослых.
Также у детей встречается довольно редко, но исследователи вопроса утверждают, что именно эта форма заболевания становится причиной внезапной смерти примерно у 25% детей, страдающих кардиомиопатией.
Лечение кардиомиопатии
Кардиомиопатия представляет собой изменение сердечной мышцы зачастую по неопределенным причинам. Отсутствие врожденных аномалий поражения, развития клапанных пороков сердца является условием определения данного диагноза. Диагноз вторичная кардиомиопатия ставится тогда, когда развитие заболевание не связано в клапанными пороками, наследственностью, системными сосудными заболеваниями, редкими патологиями. Вторичная кардиомиопатия у детей встречается реже, нежели у взрослых.
Что касается типов данного заболевания, в зависимости от оценки внутрисердечного кровообращения различают диплатационную, гипертрофическую и рестриктивную кардиомиопатию. Лечение кардиомиопатии напрямую зависит от типа данного заболевания, каждый из которых будет рассмотрен далее.
Лечение диплатационной кардиомиопатии
При диплатационной кардиомиопатии нарушается сократительная функция миокарда, камеры сердца, при этом, заметно расширяются. Связывают данное заболевание, прежде всего с генетическими факторами, поскольку характер заболевания чаще всего встречается семейный. Не менее важны в данном случае нарушения в иммунной регуляции. В данном случае лечение кардиомиопатии будет направлено на устранение сердечной недостаточности.
В основном терапия будет направлена на использование ингибиторов АПФ с целью снижения артериального давления. Любой из препаратов рассматриваемой группы будет уместным. Что касается дозировки, то она всегда определяется в индивидуальном порядке и составляет до 2.5 до 40 миллиграммов в сутки. Прием можно разделить на два раза. Выбор того или иного препарата напрямую зависит от побочных эффектов и переносимости.
В малых дозах при рассматриваемом заболевании следует применять бета-блокаторы. Это может быть метопролол дважды в день по двенадцать с половиной миллиграммов. Если переносимость лекарства хорошая, доза со временем постепенно может быть увеличена. Признаки сердечной недостаточности, при этом, не должны нарастать. Достаточно перспективно осуществлять лечение карведилолом, который обладает уникальным антиоксидантным влиянием на миокард.
Лечение гипертрофической кардиомиопатии
Прежде всего, лечение рассматриваемого недуга должно быть направлено на улучшения сократительных функций левого желудочка. Применяется зачастую двести сорок миллиграммов верапамила или сто двадцать миллиграммов дилтиазема. Бета блокаторы в данном случае используются весьма широко, поскольку они уменьшают сердцебиение и препятствуют ритмичным нарушениям. Часто эксперты рекомендуют применять дизопирамид. В последние годы все чаще данное заболевание лечится пейсмекером для постоянной двухкамерной электрической кардиостимуляции.
Метаболическая кардиомиопатия
Лечение в данном случае актуально начинать с устранения той или иной патологии, которая стала основополагающей причиной развития дистрофии миокарда. Меры по устранению данной дистрофии проводятся наряду с основным лечением. Метаболическая терапия выходит, при этом, на первый план – применяются разнообразные комплексы медикаментозных препаратов, которые призваны улучшать транспортировку кислорода в ткани и его утилизацию. Лечение кардиомиопатии метаболической терапией на ранней стадии должно составлять не больше трех недель. Несколько раз в год курс нужно повторять, если выявляются органические поражения сердца или прогрессирование дистрофии миокарда.
Лечение алкогольной кардиомиопатии
Отказ полностью от алкоголя - первый шаг лечения алкогольной кардиомиотопии. При наличии кардиалгии, тахикардии, аритмии, артериальной гипертензии и при отсутствии сердечной недостаточности рекомендуются блокаторы бета-андренорецепторов на ранних стадиях заболевания. При сильно выраженной кардиомегалии назначают сердечные гликозиды, которые требуют строгого контроля. Употребление витаминов, солей, магния, калия, анаболических гормонов, применение мочегонных средств входит в комплексное лечение. Если больные полностью отказываются от алкоголя во время лечения от кардиомиопатии, размеры сердца нормализируются и становятся стандартными. Целые месяца и даже годы нужны для восстановления основных функций миокарда, а также для улучшения общего состояния. По аналогичному принципу лечится также токсическая кардиомиопатия.
Стрессовая кардиомиопатия
Учитывая тот факт, что клинические проявления данного заболевания весьма схожи с ОКС, то начальная терапия в основном направлена на контроль мониторирования ЭКГ и устранение ишемии миокарда. Также применяется комплексно аспирин, внутривенно вводится гепарин и используются повсеместно β – адреноблокаторы.
Источники:
, , ,
Следующие статьи:
18 апреля 2024 года
Комментариев пока нет!Популярное:
Надавно добавленные материалы:
Ангина у детей 8 лет
Люголь имеет довольно специфический запах, и он очень неприятен на вкус из-за содержания йода. Сразу после применения горло
Тошнота и понос у ребенка 2 года
С утра у ребенка (2 года) начался понос, несколько раз сходил. Температуры нет. Утром позавтракал с неохотой,
У ребенка 1 год заложен нос что делать
Сильный насморк у годовалого ребенка явление распространенное, но, тем не менее, способное обернуться настоящей проблемой для всей семьи. Заложенный нос у малыша мешает спокойному сну, приводит
У ребенка сопли далеко в носу
Содержание:Насморк в нашем обществе принято считать делом весьма обыденным, так сказать неприятным, но не болезненным состоянием. Как правило, тревожный симптом попросту игнорируется до появления
Температура при отитах у детей
C 12 по 19 марта в форуме "Детское здоровье" на сайте Eva.Ru проходила онлайн-консультация по теме "Отит. Повышенная