Атипичные пневмонии у детей доклад
Атипичные пневмонии у детей. Педиатрия
Пневмония - острое инфекционное заболевание, при котором происходит образование воспалительного инфильтрата в паренхиме легкого, подтвержденное рентгенологически (А. Г. Чучалин, 1995).
Этиология, клиническая картина, исход, а следовательно, и программа лечения разнообразны. Существует много классификаций пневмоний, каждая из которых играла и продолжает играть позитивную роль в диагностике и лечении данного заболевания.
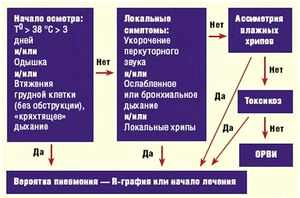
Для упорядочения представлений о пневмонии и, как полагают, для улучшения ее диагностики и терапии, Европейским обществом пульмонологов и Американским торакальным обществом врачей рассмотрена и рекомендована клиническая классификация пневмоний. В рамках последней выделяют следующие четыре пневмонии:
1. Приобретенная
2. Вторичная (больничная, нозокомиальная)
3. Пневмония у иммунокомпроментированных больных
4. Атипичная пневмония (микоплазменная, хламидиозная и легионеллезная).
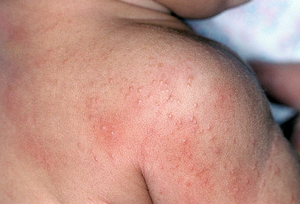
В клинической картине атипичных пневмоний превалируют проявления общетоксического синдрома, в то время, как симптомы бронхо-легочно-плеврального синдрома отходят на второй план. Для атипичных пневмоний характерны эпидемиологические вспышки (имеются в виду вспышки в детских, школьных, студенческих и солдатских коллективах), а также семейные очаги респираторных заболеваний.
В данной методической разработке, помимо классических атипичных пневмоний (хламидийной, микоплазменной, легионеллезной), освещаются и вопросы этиологии, клинической картины, диагностики и лечения цитомегаловирусной и пневмоцистной пневмонии. Две последних чаще встречаются в группе иммунокомпроментированных пациентов, однако их редкость, плохой прогноз, и превалирование общетоксических проявлений объединяют пневмоцистную, цитомегаловирусную и классические “атипичные” пневмонии.
Микоплазменная пневмония.
Возбудитель. Mycoplasma pneumonia представляет собой самостоятельный род микроорганизмов, имеющий маленькие размеры (150-200 нм) и содержащий РНК и ДНК. Возбудитель способен размножаться на бесклеточной среде и выделять токсин (b-гемолизин).
Эпидемиология. Источником заражения является больной респираторным микоплазмозом и носитель. Пути передачи: воздушно-капельный, трансплацентарный.
Патогенез. При воздушнокапельном пути передачи микоплазма вызывает поражение слизистых задней стенки глотки, трахеи, бронхов. Но основные изменения происходят в альвеолярном эпителии, где возбудитель размножается, вызывая гиперплазию и изменение клеток. Альвеолярные макрофаги и нейтрофилы осуществляют фагоцитоз, и этот процесс сопровождается слущиванием резко измененных альвеолярных клеток, экссудацией внутриклеточной жидкости.
Особенности клиники. Клиническая картина зависит от вирулентности возбудителя, интенсивности его размножения, возраста больного, реактивности организма, наличия или отсутствия сопутствующей вирусной или бактериальной инфекции. Инкубационный период от 1 до 3-х недель (чаще 12-14 дней).
Начальные проявления носят характер умеренной общей интоксикации (головная боль, слабость, умеренное повышение температуры). Присоединяется боль в горле, животе. Характерен сухой мучительный кашель (часто начинается до общеинтоксикационных проявлений), явления фарингита с зернистостью задней стенки глотки, боли за грудиной.
На коже в 50 % случаев появляется пятнистая сыпь красного или фиолетового цвета, реже сыпь - везикулезная, папулезная может быть Herpes labialis. Подобные элементы можно выявить на слизистых, барабанных перепонках.
Явления интоксикации нарастают к концу первой недели, началу второй, тогда же появляются характерные для пневмонии симптомы, выраженные нерезко (у детей до года часто бессимптомное течение). Одышка бывает редко. Мозаичность перкуссии. Физикальные данные скудные: на фоне жесткого и ослабленного дыхания выслушиваются влажные хрипы редко - обструктивный синдром (у детей раннего возраста может быть клиника бронхиолита).
Внелегочные проявления: в 50 % - рвота, острые боли в животе, аппендикулярный синдром в 30 % - умеренная гепатомегалия в 20 % - геморрагический синдром (кожные геморрагии, носовые кровотечения), гематурия очень редко менингеальный синдром, еще реже менингоэнцефалиты.
Течение заболевания монотонное. Остаточное явления сохраняются в виде сухого навязчивого кашля, субфебрилитета от 2,5 недель до 2-2,5 месяцев. У детей старшего возраста микоплазменная пневмония способствует формированию хронических бронхолегочных процессов.
Особенности клиники у детей до 1 года: явления бронхиолита часто без температуры анемия, умеренная желтуха, гепатоспленомегалия, геморрагический синдром (что объясняют повышенной чувствительностью к b-гемолизину).
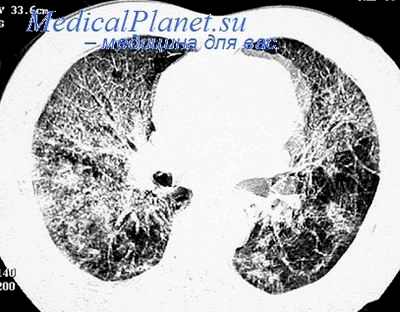
На R-грамме: неоднородная негомогенная инфильтрация легких, без четких границ, в виде небольших пятнистых (или сливных) затемнений. Чаще инфильтрация в виде “тумана”, “облака”. Характерным является выраженное усиление и сгущение легочного рисунка (чаще процесс носит односторонний характер и локализуется в нижних отделах). Усиленный бронхососудистый рисунок остается длительное время и после выздоровления.
Параклинические данные часто без особых изменений, может быть умеренная анемия: несколько ускоренная СОЭ, моноцитоз.
Микоплазменная инфекция новорожденных имеет генерализованный характер, поражается паренхима легких. Ткань бронхов и верхних дыхательных путей остается интактной, так как возбудитель проникает гематогенным путем и тропен к легочной ткани. Матери таких новорожденных имеют отягощенный акушерский анамнез (урогенитальный микоплазмоз). Дети рождаются с низкой массой тела, бледной, с желтушным прокрашиванием кожей. Пневмония развивается с первых часов жизни. К концу первой недели - менингоэнцефалит. По статистике эти дети составляют 10 - 30 % умерших новорожденных.
Патологическая анатомия. Проявления фарингита с гипертрофией фолликул, перибронхиальный и периваскулярный отек - на ранних стадиях. Далее - утолщение межальвеолярных перегородок, их лимфогистиоцитарная инфильтрация. В альвеолах присутствует серозный экссудат, содержащий слущенные клетки альвеолярного эпителия. Патологические изменения имеют место и в печени, почках.
Диагностика . основывается на обнаружении возбудителя в отпечатках слизистой оболочки носа с помощью флюоресцирующих сывороток, серологических реакциях (РСК - увеличения титра комплементсвязывающих антител). Выделение культуры микоплазмы из мокроты путем высева на тканевых культурах или специальных средах (метод сложен).
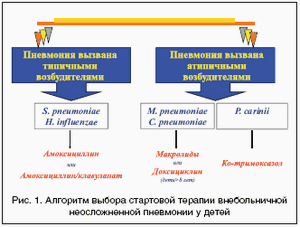
Принципы лечения. Этиотропная терапия заключается в применении антибиотиков группы макролидов: эритромицин в дозе 30-50 мг/кг в сутки, линкомицин 10-20 мг/кг в сутки, олеандомицин - до 3-х лет - 0,02 г/кг, 3-6 лет - 0,25 - 0,5 г/кг, 6-14 лет - 0,5-1 г/кг, старше 14 лет - 1-1,5 г, суточную дозу делят на 4-5 приемов. Курс 5-7 дней.
Атипичная пневмония
В настоящее время среди возбудителей атипичных пневмоний чаще всего встречаются: Legionella pneumophila, Mycoplasma pneumoniae, Coxiella burnetii и Chlamydophila pneumoniae.
Legionella pneumophila .
Большинство случаев заболеваний у человека обусловлено Legionella pneumophila серогруппы l. L. pneumophila является причиной 10% всех случаев пневмоний, в том числе и внутрибольничных (в России - до 8% всех случаев). Считается, что относительно невысокий уровень заболеваемости связан с несовершенством лабораторной диагностики. L. pneumophila является единственным возбудителем атипичных пневмоний, для которого отсутствуют данные о носительстве и персистенции.
Эпидемиология. В природных условиях легионеллы обитают в пресноводных водоемах, где они являются симбионтами цианобактерий, паразитируют в водных и почвенных простейших.
Легионеллы активно заселяют искусственные водоемы и водные системы (централизованные системы кондиционирования воздуха, градирни, системы охлаждения, компрессорные устройства, душевые установки, джакузи, бассейны, бани, фонтаны, увлажнители воздуха, оборудование для респираторной терапии и т. д.). Они колонизируют синтетические, резиновые и металлические поверхности водопроводных труб, промышленного и медицинского оборудования. Основной фактор передачи инфекции - мелкодисперсный аэрозоль.
Распространенность. Заболевают чаще всего посетители и персонал гостиниц, больниц, учреждений и промышленных предприятий, торговых и выставочных центров. Болезнь особенно опасна для пожилых людей, детей и людей с ослабленным иммунитетом. На сегодняшний день в мире зарегистрировано несколько сотен крупных вспышек легионеллеза. Одна из крупных вспышек произошла в СССР в 1987 г (пострадало 100 человек).
Лабораторная диагностика. Бактериологическое выделение и идентификация культуры L. pneumophila из клинического материала занимает не менее 5-7 дней. На практике чаще используют иммунологические методы диагностики легионеллеза. Применение метода прямой иммунофлуоресценции осложняется необходимостью инвазивных процедур для получения клинического материала. Определение антител против LPS-антигена L. pneumophila с помощью ELISA отличается высокой специфичностью (99-100%) и более высокой чувствительностью, чем непрямой иммунофлуоресцентный анализ или микроагглютинация.
Mycoplasma pneumoniae .
Микоплазменные пневмонии составляют по некоторым оценкам 10-20% от общего числа случаев пневмоний, а в изолированных и полуизолированных коллективах (военнослужащие, школьники, воспитанники детских учреждений) - около 50%. Атипичная пневмония, вызываемая Mycoplasma pneumoniae, наиболее часто встречается у детей и подростков. Данные серологических исследований свидетельствуют о значительном числе бессимптомных форм или носительстве.
Лабораторная диагностика. Выделение чистой культуры возбудителя представляет собой достаточно трудоемкий и длительный процесс (требуются специфические питательные среды, длительные сроки инкубации). Более того, с учетом способности М. pneumoniae к персистенции, ее выделение не является стопроцентным подтверждением острой микоплазменной инфекции. Поэтому в лабораторной практике чаще всего используется серологическая диагностика. Исключительно важным для диагностики является исследование на наличие специфических антител к гликолипидному или поверхностному белковому антигену М. pneumoniae.
Coxiella burnetii
Coxiella burnetii и вызываемая ими болезнь распространены повсеместно. Лихорадка Q представляет собой системное заболевание, сопровождающееся лихорадочными состояниями, атипичной пневмонией, гепатитом или эндокардитом. Во многих случаях инфекция после острой болезни переходит в хроническое течение. Внешне это проявляется как синдром слабости, хроническая усталость, апатия. Потом у части больных развиваются эндокардиты. Через несколько лет это может привести к смерти.
Эпидемиология. С. burnetii относится к облигатным внутриклеточным паразитам. Описаны две антигенные фазы: С. burnetii в естественных условиях циркуляции принадлежит к фазе I, а в начальный период инфекции переходит в антигенную фазу II. Резервуаром возбудителя в природе являются мелкие млекопитающие, птицы, клещи. Хроническое (до 2 лет) течение заболевания у домашних животных сопровождается выделением возбудителей с испражнениями, молоком, околоплодной жидкостью и пр. Пути заражения: аэрогенный, алиментарный, контактный, трансмиссивный.
Для развития инфекционного процесса достаточно попадания в организм единичных клеток возбудителя.
Распространенность. Заболеваемость Ку-лихорадкой в России официально регистрируется с 1957 г. Из 73 регионов России болезнь зарегистрирована в 50 и этот список постоянно расширяется. По заключению специалистов официальная регистрация Кулихорадки на территории бывшего СССР и в России не отражает реальной распространенности коксиеллеза. К сожалению, имеет место гиподиагностика этой инфекции.
Лабораторная диагностика. Лабораторная диагностика лихорадки Q обычно основана на использовании серологических методов.
Chlamydophila pneumoniae .
Chlamydia pneumoniae (no новой классификации Chlamydophila pneumoniae) отличается ярко выраженной способностью вызывать респираторные инфекционные заболевания, особенно бронхит и пневмонию. Высокая степень заболеваемости имеет место среди пожилых людей.
10% от всех случаев пневмонии обусловлено этим возбудителем, хотя целый ряд авторов полагает, что Chlamydophila является наиболее распространенной причиной заболеваний с известной этиологией.
Показано, что, помимо продуктивного цикла, для хламидий возможна их длительная персистенция без выраженной симптоматики.
Лабораторная диагностика. Морфологические методы выявления хламидий (окраска микроскопических препаратов по Романовскому-Гимзе и т. п.) в настоящее время имеют лишь историческое значение. Культуральные методы, основанные на заражении монослоя клеток материалом, полученным от больных, используются сегодня только в научных целях. Поэтому наибольшее распространение получили иммунологические методы. Особо важным считается определение IgG, IgM и IgA к антигенным эпитопам главного белка внешней мембраны. Определение ранних IgM антител наиболее достоверно для подтверждения острой фазы хламидийной инфекции.
/ РЕФЕРАТ Атипичные пневмонии
SARS в педиатрической практике. Имеются единичные сообщения о теченииSARSу детей. Стойкая лихорадка, кашель, прогрессирующие рентгенографические изменения в легких, лимфопения не характерны для детей до 12 лет. У подростков могут наблюдаться те же симптомы, что у взрослых: слабость, миалгии, озноб, лихорадка а у детей, как правило, клинические проявления ограничиваются кашлем и насморком и никогда не выявляются головная боль и миалгии. В целом клиническое течение у детей до 12 лет легкое и непродолжительное, в то время как у подростков оно подобно таковому у взрослых. Приводим схему лечения детей сSARS:
рибавирин — 40 мг /кг ежедневно на 2 или 3 приема в течение 1—2 нед
преднизалон — при лихорадке, длящейся более 48 ч, — 0,5—2 мг/кг ежедневно в течение 2—4 нед,
В случае тяжелого течения заболевания назначают рибавирин внутривенно в дозе 20 мг/кг ежедневно на 3 приема гидрокортизон — 2 мг/кг каждые 6 ч или пульс-терапию метилпреднизолоном — 10—20 мг/кг.
Таким образом, бурная история с пандемией, вызванной SARS-CoV, имела целый ряд драматических событий, в первую очередь связанных со смертью большого количества людей ( в том числе и медицинских сотрудников). Координирующая роль ВОЗ была продемонстрирована на всех этапах борьбы с новым инфекционным заболеванием у человека. Важным этапом оказалось эпидемиологическое исследование, выработка эффективных мер карантина, установление источников возникновения пандемии. ВОЗ сыграла большую роль в разработке клинических рекомендаций, позволивших в предельно короткий срок установить эффективные программы лечения больных с ТОРС и наметить перспективные пути создания вакцины против нового вида коронавируса. Захватывающей по своему научному содержанию оказалась работа молекулярных биологов, молекулярных генетиков, вирусологов, которые секвенировали нуклеотидные последовательности и смогли показать, с одной стороны, принадлежность нового вируса к коронавирусам, и с другой - найти особенности геномной организацииSARS-CoV.
Говоря о проблеме атипичной пневмонии, было бы не совсем корректно упоминание только лишь о ТОРС, который является составной частью большого симтомокомплекса. В этой связи возникает необходимость в рассмотрении и других, не менее весомых, составляющих последнего.
Микоплазменная пневмония
Воспаление легких, вызываемое M . pneumoniae. наиболее часто диагностируется у детей и лиц молодого возраста, достигая среди указанных контингентов 20-30% от числа всех этиологически верифицированных внебольничных пневмоний. Напротив, в старших возрастных группах микоплазменная пневмония диагностируется, как исключение (1-3%). Наряду со спорадическими случаями наблюдаются и групповые (эпидемические) вспышки заболевания - в основном в организованных коллективах (школьники, военнослужащие).
Микоплазменная пневмония, как правило, сопровождается ознобом, мышечными и головными болями, симптомами инфекции верхних дыхательных путей. Напротив, кровохарканье и боли в груди весьма нетипичны.
При стетоакустическом обследовании удается получить зачастую весьма скудную информацию: локально выслушиваются мелкопузырчатые хрипы или незвучная инспираторная крепитация при отсутствии укорочения (притупления) перкуторного звука. Нередко определяются шейная лимфаденопатия, полиморфные кожные сыпи, гепатоспленомегалия.
При рентгенографии органов грудной клетки обнаруживается неоднородная инфильтрация легочной ткани, локализующаяся преимущественно в нижних долях легких, причем в 10-40% случаев процесс имеет двусторонний характер. Массивная очагово-сливная инфильтрация, полостные образования, плевральный выпот для микоплазменной пневмонии не характерны. Нередко даже в случаях своевременно назначенной адекватной антибактериальной терапии пневмоническая инфильтрация разрешается спустя многие недели, существенно отставая от клинического выздоровления.
Известно, что M . pneumoniae инициирует выраженную поликлональную пролиферацию лимфоцитов. Именно этим обстоятельством можно объяснить многообразие внелегочных иммунологически опосредованных проявлений заболевания - кожных, суставных, гематологических, гастроинтестинальных, неврологических и др. В свое время особое внимание в диагностике микоплазменной инфекции уделялось феномену высокого титра Холодовых гемагглютининов с субклиническим гемолизом (положительная проба Кумбса, ретикулоцитоз). Однако, как было установлено в последующем, данная лабораторная находка не является специфичной для микоплазмоза и с разной частотой обнаруживается при цитомегаловирус-ной инфекции, легионеллезе, эпидемическом паротите и особенно при инфекционном мононуклеозе.
Выделение культуры Mycoplasma pneumoniae -чрезвычайно трудоемкий и длительный процесс (микроорганизм растет крайне медленно, требует 7-14 сут. часто и гораздо более длительных сроков инкубации, а также специальных сред, содержащих все предшественники,
Таб. 1. Лабораторная диагностика m.pnevmoniaeпо (1)
Содержание
Антибактериальная терапия. 24
Диспансерное наблюдение. 32
Профилактика. 33

Приложения. 35
Список литературы. 41
Пневмония - это группа различных по этиологии, патогенезу и морфологической характеристике острых очаговых инфекционно-воспалительных заболеваний легких с преимущественным вовлечением в патологический процесс респираторных отделов и обязательным наличием внутриальвеолярного воспалительного экссудата. Диагностируется пневмония при наличии синдрома дыхательных расстройств и/или физикальных данных в сочетании с очаговыми или инфильтративными изменениями на рентгенограмме.
Этиология
Характер возбудителя и, часто, его лекарственная чувствительность во многом зависят от условий, в которых произошло инфицирование (в каждой группе указаны наиболее вероятные возбудители) (табл.1).
Пневмонии у новорожденных. У новорожденных преобладает внутриутробное (анте- и интранатальное) и нозокомиальное (в том числе связанное с ИВЛ) инфицирование. Внебольничные пневмонии наблюдаются у доношенных, в основном после 3–6 недель жизни, у недоношенных – после 1,5–3 недель. Внутриутробные пневмонии чаще вызываются стрептококками группы B (Streptococcus agalactiae) и грамотрицательными бактериями – Escherichia coli,
Таблица 1
Этиология пневмоний у детей
Источники:
, , ,
Следующие статьи:
25 апреля 2024 года
Комментариев пока нет!Популярное:
Надавно добавленные материалы:
Ангина у детей 8 лет
Люголь имеет довольно специфический запах, и он очень неприятен на вкус из-за содержания йода. Сразу после применения горло
Тошнота и понос у ребенка 2 года
С утра у ребенка (2 года) начался понос, несколько раз сходил. Температуры нет. Утром позавтракал с неохотой,
У ребенка 1 год заложен нос что делать
Сильный насморк у годовалого ребенка явление распространенное, но, тем не менее, способное обернуться настоящей проблемой для всей семьи. Заложенный нос у малыша мешает спокойному сну, приводит
У ребенка сопли далеко в носу
Содержание:Насморк в нашем обществе принято считать делом весьма обыденным, так сказать неприятным, но не болезненным состоянием. Как правило, тревожный симптом попросту игнорируется до появления
Температура при отитах у детей
C 12 по 19 марта в форуме "Детское здоровье" на сайте Eva.Ru проходила онлайн-консультация по теме "Отит. Повышенная